Lo primero que propusimos para una empresa de salud para que los Directores y Gerentes tuvieran información útil para la toma de decisiones fue llevar una contabilidad de costos.
Posteriormente quisimos unir más la contabilidad, o mejor dicho el sistema de información, a la gestión. En aquel momento entendimos que el objetivo de una empresa de salud pasaba por solucionar los problemas sanitarios de sus pacientes (desde la prevención hasta la rehabilitación), entonces de alguna manera la gestión estaba orientada al paciente y decíamos:
“…El gasto del paciente depende exclusivamente del tratamiento de su enfermedad (patología), esa es la realidad y por lo tanto lo que tiene que mostrar el sistema de costos…”. Y así proponíamos un sistema de costos para éstas empresas: Costos por Paciente y Patología.
En el trabajo que presentamos hoy, como resultado de la experiencia práctica al pretender aplicar aquel sistema de costos, ampliamos un poco más el horizonte y proponemos un nuevo modelo de gestión incorporando una visión de procesos asistenciales y su gerenciamiento a través de los costos: Costos por Paciente, Patología y Procesos. El concepto es sencillo: como cualquier empresa el producto/servicios de salud se obtiene a través de un proceso. Proponer la gestión de la empresa a través de los procesos y sus costos es el objetivo de éste trabajo.
1. Introducción
En el VIII congreso del Instituto Internacional de Costos en el año 2003 presentamos un trabajo en el cual mostrábamos cual era nuestra opinión sobre el sistema de costos y gestión más apropiado para aplicar en una Empresa de Salud. Dicho sistema no había sido creado desde una perspectiva solo teórica sino que era el resultado de nuestra experiencia práctica como contadores y gerentes al tratar de gestionar empresas de éste tipo.
Desde aquel momento pusimos mucho énfasis en la aplicación práctica del sistema, no solo mediante horas de trabajo de implementación sino también de discusión con técnicos de la salud (médicos, contadores, paratécnicos, etc.) tratando de lograr un consenso multidisciplinario que respaldara aquella opinión primaria de Costos Por Paciente y Patología.
El trabajo que presentamos hoy es el fruto de todo ello, donde la conclusión fue reafirmar aquel concepto primario para calcular los costos y avanzar un paso más en la información para la gestión asistencial, y por ende empresarial.
El agregado consiste, resumidamente, en una visión innovadora sobre los productos/servicios prestados por estas empresas, los que consumen los Pacientes con determinada Patología. Antes veíamos a los productos/servicios principales que consumía el paciente como: Internación, Operaciones, Consultas y/o Emergencia; ahora la visión que incorporamos al sistema es que el paciente, en función de su patología, consume un conjunto de éstos servicios y no cada uno de ellos por separado (“El todo es más que la suma de las partes”).
En ésta concepción entendemos que cada producto/servicio es creado mediante un Proceso, al que es necesario costear a través de determinada metodología para obtener el Costo Por Paciente, Patología y Proceso.
Más que un sistema de costos, veremos que la aplicación del mismo lleva sin dudas a la reorganización de una empresa de salud, mejorando notablemente su gestión tanto asistencial como administrativa.
Estructuramos el trabajo de manera de que el mismo muestre la evolución antes mencionada.
2. La concepción inicial: los productos/servicios prestados y los costos por paciente y patología.
2.1. La operativa de una empresa de salud, sus productos/servicios y la medición de los mismos.
Características de los Productos/Servicios de salud.
Una empresa de salud es una organización compleja desde todo punto de vista. Si bien hay diferentes tipos de instituciones, los productos/servicios se “fabrican” de la misma manera, pues todos comparten las mismas características, a saber:
- Son intangibles, quizás los elementos que se utilizan para prestarlos son tangibles (medicamentos, materiales, placas, etc.) pero el producto en sí no lo es. No podríamos decirle a un paciente: “Aquí tiene una operación de vesícula, tómela”.
- No son homogéneos, es decir, un mismo producto puede variar en sus costos dependiendo de la patología de cada paciente; y a su vez la misma patología puede originar distintos gastos.
- Son manuales, es decir, no se pueden fabricar en una cadena de producción, sino que los hace la mano del hombre.
- No es fácil hallar una unidad de medida, es decir, cuantificar su producción, cosa que explicaremos un poco más adelante.
Quizás la segunda característica es la más compleja, porque es la que destaca que por más similar que sea la enfermedad entre dos pacientes el tratamiento no será el mismo, y veremos que será una característica fundamental para definir un sistema de Costos por Paciente y Patología.
Los productos/servicios.
Cuando una persona concurre a una empresa de salud en general lo hace por alguno de éstos motivos, a saber:
- Necesita una consulta con un médico,
- Requiere de una Internación, que puede ser Convencional, Cuidados Intermedios o Cuidados Intensivos,
- Se realiza una Intervención Quirúrgica, o
- Necesita atención de Emergencia
Entonces podemos decir que los productos/servicios que son motivo de la existencia de una empresa de éste tipo son los antes mencionados, los cuales en trabajos anteriores (1) los hemos clasificados de la siguiente manera, a saber:
Productos/servicios que requieren de internación: ya sea que son consecuencia de otro servicio (por ejemplo luego de una intervención quirúrgica) o que el paciente ingrese directamente a consumir los mismos (por ejemplo: Cuidados de Tratamientos Intensivos); y
Productos que no son de Internación: Todo el resto de los mencionados anteriormente.
Gráficamente:
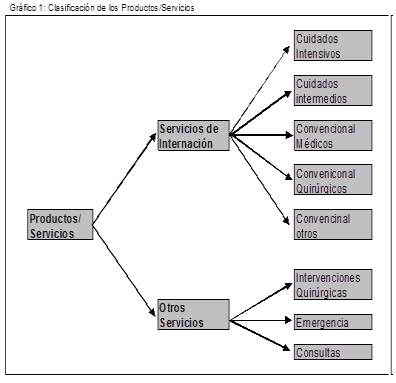
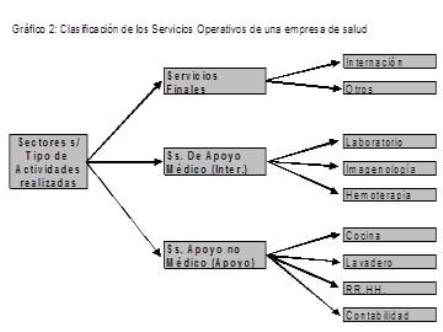
Toda la empresa está organizada de manera de prestar con eficiencia y eficacia éstos productos, los que en la jerga médica/administrativa de estas empresas los llamamos “Productos/servicios Finales”, porque se prestan directamente al paciente.
Pero estos productos/servicios no se prestan por si solos sino que requieren del apoyo de otros servicios que en muchas ocasiones no son visualizados por los pacientes, pero sin los mismos no sería posible el funcionamiento de la empresa. Veamos un ejemplo:
Una persona concurre al médico porque tiene fuertes dolores en el pecho. En la consulta el médico le indica la realización de una placa de tórax frente y perfil y le dice que cuando tenga el resultado venga nuevamente para mostrársela. El paciente hace los trámites, va a Radiología, se hace la placa y cinco días después regresa con los resultados a la consulta médica. Al verla el médico observa que el tamaño del corazón no es el normal y le da pase a cardiólogo.
En el ejemplo el Producto Final es la Consulta médica, pero para diagnosticar bien el médico necesitó tener una placa, por lo que se necesitó de un Servicio de Radiología, que no es un Servicio Final sino un Servicio que brinda Apoyo técnico al médico; sin la placa no se podría haber detectado el problema.
Por otra parte, tanto cuando la persona solicitó día y hora para ver al médico como cuando hizo los trámites para Radiología, lo atendió un funcionario administrativo perteneciente a un Servicio de Policlínicas y/o Imagenología que le coordinó todo, Servicios éstos que proporcionan también un Apoyo pero no médico. Tampoco sin éste apoyo hubiese sido posible prestar el Servicio Final.
Por lo tanto, los Servicios Finales son respaldados en su actividad por los Servicios de Apoyo Médico y los de Apoyo no Médico. Gráficamente.
La medición de los productos servicios.
Cuando se quiere calcular costos se necesitan dos elementos: Importe de Costos totales de lo que se está costeando y su Producción, y del cociente de éstas cifras se obtiene el costo promedio.
La medida de un producto es la unidad mínima de producción de cada servicio. En el caso de éstos tipos de empresas la producción generalmente se mide de la siguiente manera, a saber:
| Ss. Producción – Productos Finales | Área | Unidad producción |
| Productos/Servicios Finales | Sala Convencional | Días Cama Ocupados (1) |
| Cuidados Especiales | Días Cama Ocupados (1) | |
| Block | Numero de Interven. (2) | |
| Emergencia | Número de Consultas | |
| Policlínicas/Consultas | Número de Consultas | |
| Ss. Producción Intermedio | Área | Unidad producción |
| Apoyo médico | Laboratorio | Cantidad de U.V.L. * |
| Imagenología – RX | Cantidad de U.V.R.** | |
| Imagenología – Otros | Cantidad de Estudios | |
| Hemoterapia | Volúmenes de Sangre | |
| Ss. producción Apoyo | Área | Unidad producción |
| Apoyo No médico | Lavadero | Kgs. de ropa lavada |
| Cocina | Cantidad de raciones |
Grafico 3: unidades de producción de los diferentes productos/servicios
(1)_ En la jerga médica el costo fijo de la internación se denomina Valor de Pensión
(2)_ “ “ “ “ “ “ “ “ “ intervención quirúrgica se denomina Derecho
de Mesa
* _ Unidad de Valor de Laboratorio
**_ Unidad de Valor de Radiología
2.2. Sistema de Costos por Paciente y Patología: Su filosofía y cálculo.
La propuesta de Costos por Paciente y Patología surgió más por un tema de mejorar gestión empresarial a través de los costos y no tanto por la idea teórica de aplicar un sistema de costos en la salud.
Nosotros calculábamos mensualmente una cantidad de costos de servicios de producción, a saber:

Lo hacíamos mensual y trimestralmente y los clasificábamos en costos variables (consumidos por los pacientes) y fijos (costo por utilización de los servicios), por ejemplo:
Para lo cual teníamos un sistema de información que fuimos adecuando para que nos brindara los datos necesarios para mostrar los costos anteriores con suficiente confiabilidad.
Veíamos las variaciones mensuales y trimestrales con los médicos responsables de la gestión y actuábamos sobre todo lo que estaba a nuestro alcance. Pero en determinado momento nos dimos cuenta que ésta información no era suficiente. Teníamos la idea de que la realidad era como un círculo donde la gestión que genera los costos estaba en el centro y nosotros, que estábamos en el borde exterior, no la alcanzábamos con nuestra información porque los costos promedios:
a) No representaban la realidad de una empresa de salud. Los costos son generados por la atención a los pacientes y no a un conjunto de pacientes, por lo que teníamos que costear a cada uno de ellos.
b) Nos proporcionaban una guía en el tiempo pero no lográbamos cambiar las situaciones problemáticas ni proporcionábamos a los médicos una información en tiempo real detallada para que ellos pudiesen actuar.
Por lo tanto la conclusión primaria fue adaptar el sistema para obtener costos por pacientes. Como lo expresamos en Una propuesta de costos para las instituciones de asistencia médica colectiva (2003):
“…Porqué costos por pacientes? Por la segunda característica del producto mutual [heterogeneidad]; es la única respuesta viable de la cual se pueden obtener datos confiables para tomar decisiones seguras. Por el sistema de costos por procesos se obtienen costos promedios de sectores o incluso actividades pero con esos datos no puedo distinguir las situaciones particulares de cada paciente respecto a los costos y por ende tomar las decisiones correctas…”
Siguiendo éste razonamiento, y desde el punto de vista operativo de la gestión médica, si bien es una variante importante pasar de un costo promedio a un costo por paciente, el mismo sigue siendo insuficiente porque falta una información de vital importancia: además del costo por paciente debo saber por cual enfermedad se lo está tratando, es decir, cual es su Patología.
Al tener la información del costo por paciente sabemos cuanto se gastó en el mismo, pero al tener el costo por Paciente y Patología no solo sabemos el gasto sino que sabremos los motivos del mismo.
Varios son los fundamentos de nuestra opinión de calcular costos por Paciente y patología, entre ellos destacamos, a saber:
a) Como dijimos, es la realidad de una empresa de salud, pues está dedicada al tratamiento de las enfermedades (patología) de sus pacientes, y es eso lo que hay que costear. No habrá una gestión clínica o médica correcta sin ésta información.
b) La heterogeneidad a que hacíamos referencia al inicio nos indica que a pesar de tener a dos pacientes con la misma patología sus reacciones pueden ser diferentes y por lo tanto sus costos no serán los mismos.
c) La inmensa mayoría de los sistemas de salud del mundo están organizados de manera de que tanto los ingresos (es decir, qué se cobra a cada persona) como sus costos estén en relación con la patología de cada afiliado al sistema. Esto es porque este tipo de empresas tienen la característica de que son Aseguradoras, es decir, por el valor de una cuota mensual cubren una cantidad de riesgos de salud. Entonces para tener un equilibrio económico deberían tener calculados sus costos por patologías.
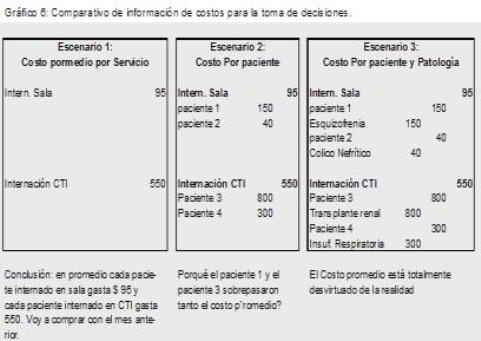
Veamos un ejemplo ilustrativo de la importancia de contar con la información de costos por paciente y patología para la gestión empresarial en el sector salud en éstos tres escenarios:
2.3. El Protocolo Médico: Cuanto se gastó vs. Cuanto se debió gastar
En el cuadro anterior quedó claro que la información analítica de costos más detallada que los contables podemos entregar para el gerenciamiento de éstas empresas es por Paciente y Patología. Pero eso no es todo.
Al contrario de pensar que ha finalizado la tarea al presentar la información, para una gestión eficiente el análisis recién comienza. ¿Qué hacemos, o que hacen los responsables médicos? Una sola cosa: verificar que lo que se gastó en el paciente sea lo correcto. Cuando decimos esto no lo estamos diciendo solo desde un punto de vista económico sino también debe verificarse que la calidad del servicio haya sido la adecuada.
Hay varias maneras de hacerlo, por ejemplo, el médico puede tomar la historia clínica de los pacientes y evaluar los insumos proporcionados y las acciones tomadas por el o los médicos tratantes.
Pero nosotros los contadores una vez constatada y valuada la realidad hacemos otra cosa: Comparamos Costo Real vs. Costo Estándar. ¿Cuál sería el estándar en éste caso? Sería el Protocolo Médico.
El protocolo médico es el conjunto de medidas terapéuticas que se le aplican a un paciente en base a la o las patologías que presenta y que determinan su tratamiento, la valuación en dinero de dicho protocolo es el Standard de costos del paciente.
El protocolo y su valuación monetaria deben estar cargado en el sistema informático de manera que el control se realice de dos maneras:
a) Durante el tratamiento médico. Así se podrá de alguna manera asegurarse que el médico tratante no se desvíe del protocolo. Por ejemplo, un paciente que presenta un traumatismo de cráneo es tratado por un médico que le quiere indicar un enzimograma hepático, al intentar recetar el estudio en el sistema éste no se lo permite porque no está en el protocolo. De ésta manera nos aseguramos que el gasto innecesario no se produzca y a su vez que el servicio sea prestado con calidad.
b) Posteriormente, al analizar la información. Se supone que los datos se cargan en el sistema informático como se explicará más adelante. Una vez cargados se debe generar un proceso que indique las diferencias entre el costo de los pacientes atendidos y el costo correspondiente. Así se podrá evaluar la gestión del médico tratante.
En suma, la comparación entre el costo real versus el costo estándar (protocolo valorado) es una buena medida de la actuación clínica respecto a ese paciente; desvíos hacia abajo o hacia arriba de dicho Standard son en definitiva desvíos del protocolo.
2.4. La metodología de cálculo – El sistema de costos propuestos
El sistema de costos que proponemos para obtener costos por pacientes y patología es muy similar al de Costos por Órdenes de Producción. Empezamos clasificando todos los costos por su variabilidad en:
- Costos Asignables al Paciente: son los costos variables, es decir todos aquellos que se pueden imputar sin problema alguno directamente al paciente. Son ejemplos clásicos: medicamentos, materiales de uso médico, estudios realizados, honorarios de médicos que hayan visto específicamente solo al paciente. Si no hay paciente estos costos no existen .
- Costos por utilización de los servicios. Son aquellos costos que aunque el paciente no esté igual existen. Es el costo fijo por la utilización de parte de las instalaciones de la empresa. Son ejemplos claros: el derecho de mesa (es decir, lo que cuesta ingresar un paciente a la mesa de block quirúrgico), el valor de pensión (cuanto me cuesta por día tener acostado a un paciente), la consulta médica (cuanto cuesta que el paciente se siente con el médico), etc..
Gráficamente:
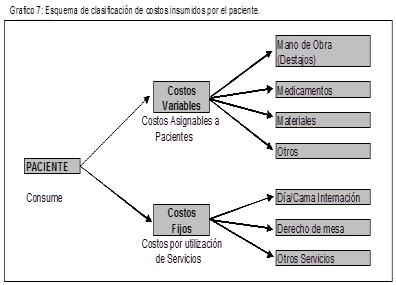
Teóricamente, los costos asignables a pacientes se imputan directamente igual que en el sistema de costos por órdenes de producción, mientras que los costos por utilización de servicios se calculan mediante el sistema de costos por procesos, utilizándose el método ABC para la distribución de los costos indirectos.
Para los costos asignables a pacientes haremos de cuenta que el paciente es una orden de producción, por lo tanto todo lo que en su tratamiento vaya consumiendo se irá asignando a su orden. Estos costos se deben captar en el momento en que se producen, por lo que es necesario tener una unidad de PC en cada uno de los lugares físicos en que se le proporciona un insumo.
Por ejemplo: deberíamos tener un PC en el Block Quirúrgico y en cada intervención ingresar lo que gastó cada paciente en el sistema; otro en las salas de internación (ya sea ésta convencional, cuidados intermedios o intensivos) y durante la estadía del paciente ir registrando los costos que se originan por la atención del mismo; otro en la farmacia, y registrar en el sistema los medicamentos que se le proporcionan al paciente, y así sucesivamente en todos los lugares donde se atienden pacientes y se generan costos variables.
Es importante que se respete la integridad de los datos, pues de lo contrario la información no será confiable para la toma de decisiones.
Para el cálculo de los costos por utilización de servicios se debe llevar una contabilidad de costos. Se podrían llevar extracontablemente pero no es recomendable porque no le da seguridad al sistema. Recordemos que estos costos se calculan por el sistema de costos por procesos, por lo tanto, la contabilidad debe contemplar las características exigidas por dicho sistema, de las cuales nos interesa recordar las siguientes, a saber:
- Definición de centros de costos en concordancia con el objetivo de obtener costos por productos/servicios. Para el caso en estudio un ejemplo sería el siguiente:

Dentro de cada centro de costos están los rubros que expresan los conceptos de gastos; por ejemplo para el centro de costos 1.1.1. Las subcuentas serían: 1.1.1.1. Remuneraciones 1.1.1.2. Cargas sociales 1.1.1.3. Medicamentos 1.1.1.4. Material de Uso Médico ….
- Distribución de costos. Llevar todos los costos de los servicios de apoyo médico y no médico a los servicios finales, utilizando para ello la metodología de costeo ABC.
- Una vez obtenidos los costos totales haciendo el cociente por la producción de cada servicio (especificada en 2.1.) se obtiene el costo promedio unitario de los Costos por utilización de servicios.
Vale la pena aclarar que:
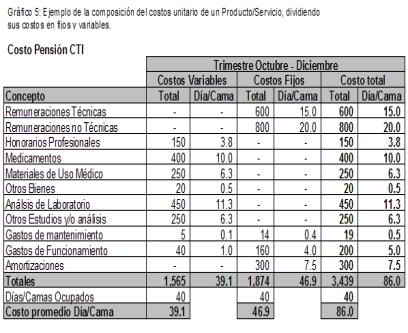
a) los costos asignables a pacientes o costos variables no se incluyen en éste procedimiento. Si bien en la contabilidad deben registrase dichos costos los mismos no se deben incluir en el calculo anterior pues por su naturaleza (la cual explicamos líneas arriba) se imputan directamente al paciente. Para que esto no afecte el procedimiento anterior los costos variables deben ser registrados en cuentas contables diferentes, aunque deben estar dentro del centro de costos que corresponda. Por ejemplo, supongamos que el gráfico 5 fuera un reporte analítico de la contabilidad del Centro de Costos 1.1.2. – Internación CTI por el período: 01/03/2005 al 30/09/2005 y que las cuentas contables fueran las que figuran bajo la columna concepto. El costo por utilización del los servicios de CTI o valor de pensión CTI sería de $ 46,9 por día/cama ocupado. Véase que los costos variables no se incluyen en éste cálculo, solo los costos fijos.
b) El período de cálculo debe ser representativo de la realidad. A pesar que se puede testear mensualmente, para calcular un costo que sea representativo se debe tomar un período en el cual se eliminen fluctuaciones temporarias. Personalmente consideramos que cualquier período mayor a tres meses comprendido entre marzo y Setiembre de cada año ilustrativo de la realidad.
2.5. Los reportes para la gestión
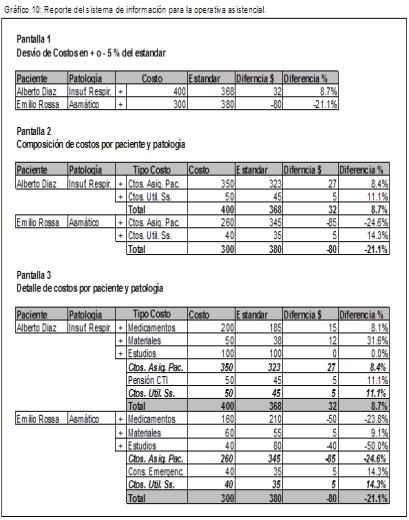
El reporte que debería obtenerse del sistema de información debería tener la siguiente estructura mostrada en el gráfico 10.
Otra información que debería proporcionar el sistema, como lo indicamos en trabajos anteriores (Montico, Velarde, 2003) sería:
a) El costo originado por la atención de cualquier paciente por el período que se desee.
b) Los costos por pacientes clasificados por patología, por edades y de ambas maneras conjuntamente. Evidentemente en los períodos que se quiera.
c) Idem b) pero además clasificado por los diferentes sectores de la I.A.M.C. (Internación cuidados intensivos, cuidado intermedio, convencional, consultas, emergencia, etc..).
d) Mostrar los costos variables por cualquier modalidad a), b), o c).
e) Mostrar los costos fijos por utilización de los servicios de la institución.
f) Mostrar los costos de un determinado producto mutual definido.

3. Los Procesos Asistenciales. Sus costos y la gestión de la empresa.
3.1. Definición y organización de la empresa por procesos
Hasta ahora hablamos del sistema de costos que nos parece más adecuado para aplicar en éstas empresas, pues muestra en números la esencia más pura de la actividad de las mismas: prestar al paciente y según su enfermedad el mejor de los tratamientos médicos para su curación.
Este sistema, al igual que las empresas, están organizados de manera que el paciente, según su patología, consuma determinados productos/servicios, por ejemplo un paciente que se realiza una operación especializada consume los siguientes productos, a saber:
Intervención Quirúrgica (derecho de mesa: uno)
Internación Cuidados Intensivos (días/cama CTI: 8)
Internación Convencional (Días/cama Sala convencional: 2)
Es decir, le practicarán una operación, estará 8 días en CTI y 2 días en internación convencional o común. Esto significa que:
a) desde el punto de vista del sistema: tomamos los costos asignables a pacientes (variables) y los costos por utilización de los servicios (“fijos”) por cada producto/servicio que originó ésta atención y obtendremos el costo de éste paciente, el cual será sometido a los análisis que correspondan; y
b) desde el punto de vista empresarial: la institución está organizada, tanto arquitectónica como jerárquicamente de manera que cada producto se prestará en áreas diferentes y será supervisado por el personal que corresponda.
De manera que una vez que el paciente ingrese a la empresa pasará por varias manos especializadas: el médico que lo opera, el médico encargado de CTI que lo controlará, las licenciadas en enfermería encargadas de cumplir las ordenes médicas y el médico tratante (que generalmente será el neurólogo que lo operó). Gráficamente:
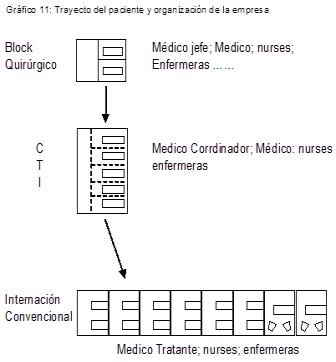
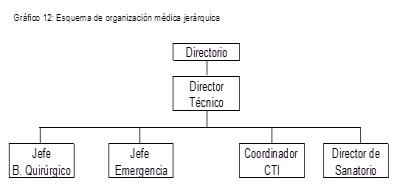
Como vemos, en general las empresas de salud tienden a establecer una organización horizontal siguiendo un modelo “arquitectónico“, vale decir, así como el Hospital se encuentra organizado por pisos, en los cuales coexisten Salas Convencionales, unidades de cuidado crítico (CTI), Block Quirúrgico, etc., la estructura organizativa tiende a asimilarse a dicho concepto y por lo tanto existe un Responsable de Unidad de Cuidados Críticos (CTI), un Responsable de Block Quirúrgico, un responsable de Internación Convencional o Sanatorio, etc., y así sucesivamente se conforma el organigrama; un ejemplo muy sencillo sería:
Y si repasamos cuales eran los productos/servicios que habíamos definido desde el inicio del trabajo vemos que también tienen una similitud: B.Quirúrgico – Intervenciones, Sanatorio – Internación, Emergencia – Consulta de Emergencia, etc..
Pero si volvemos al ejemplo del paciente con una operación especializada nos damos cuenta de que el mismo no consumió un solo producto/servicio sino que consumió por lo menos tres: Intervención e internación (CTI y común). Y lo mismo pasa con todos los pacientes, prácticamente ninguno consume un solo producto sino varios.
Al inicio del trabajo decíamos que una persona concurre a una empresa de salud para consumir alguno de los producto/servicios (consultas, internación, operaciones, etc.). Si bien esto es verdad, es una verdad a medias, porque en realidad lo que el paciente quiere es que un médico lo trate y el médico para tratarlo consume aquellos productos/servicios.
Esto se debe a que las patologías de los pacientes son resueltas a través de un proceso médico o proceso asistencial que insume varios productos/servicios de éstas empresas, al punto tal de que la clasificación de los productos esté dada por los mismos procesos. Aclaremos.
Un proceso asistencial lo podemos definir como el conjunto de fases o actividades sucesivas que tienden a conservar o mejorar la situación clínica de un paciente.
Pueden existir tantos procesos como quiera definir la empresa, por ejemplo, Procesos Urológicos, Pediátricos, Neurológicos, Ginecológicos, Traumatológicos, etc., donde en cada uno se atiende cada patología relacionada, es decir, en los procesos urológicos se tratarán las patologías urológicas, en los procesos neurológicos se tratarán las patologías neurológicas y así sucesivamente.
A su vez para resolver clínicamente cada patología el o los médicos tratantes utilizan un conjunto de productos/servicios (intervenciones, internaciones, consultas, etc.).
El siguiente gráfico del Hospital Alto Guadalquivir es ilustrativo de lo anterior, aquí los productos/servicios que se definieron son: Hospitalización (internación), Farmacia, Biotecnología y Block Quirúrgico, y los procesos asistenciales que consumen cada uno de éstos productos/servicios son los que están definidos verticalmente:
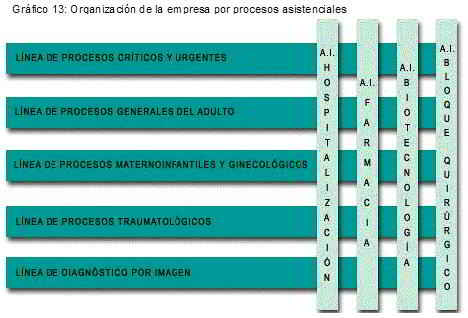
En el caso del ejemplo que manejamos anteriormente sería:
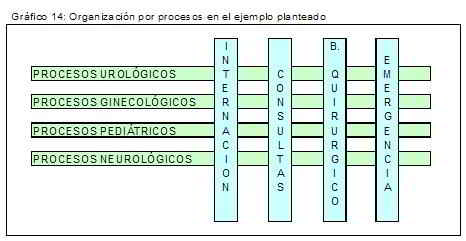
Por lo tanto creemos que la estructura de la empresa debe en realidad tener un concepto más abarcador de toda la actividad relativa a un paciente que transita en general por diversas unidades de la entidad en el “ proceso “ del transcurso de su tratamiento. Por lo que debemos pasar de una estructura únicamente por departamentos de la organización a una estructura por procesos, estableciendo los distintos procesos, y asignando responsables a cada uno de ellos.
De ésta manera, desde el punto de vista jerárquico y a modo de ejemplo, el organigrama quedaría definido de ésta manera, a saber:
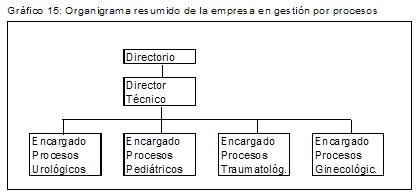
Esto puede ser aplicado más allá de que la estructura arquitectónica de la empresa siga organizada de la misma manera, y aunque también pueden existir secundariamente encargados de sectores y/o departamentos, pero es esencial que la gestión se haga por procesos.
3.2. Los costos por paciente y patología en la gestión por procesos
Respecto al calculo de los costos asistenciales no existen grandes cambios a la metodología expuesta en el acápite 2 para costos por paciente y patología debido a que los costos siguen registrándose bajo dicha modalidad, siendo el paciente la unidad mínima de registro.
El cambio más importante viene dado por el calculo de los costos estructurales o costos por utilización de los servicios (costos fijos) ya que los mismos deberán reflejar la incidencia del proceso. Por ejemplo, antes calculábamos el costo de la consulta a policlínica, ahora deberemos calcular el costo de la consulta por cada proceso: consulta urológica, consulta traumatológica, etc.. Veamos más al detalle los cambios por tipo de costos.
Costos Asignables a Pacientes. Estos costos (costos variables) no experimentan ningún cambio pues se siguen asignando al paciente. Es el paciente según su patología el que se clasifica en cada proceso asistencial y los costos “siguen” al paciente no importando donde se encuentre éste.
Costos por utilización de servicios. Ya habíamos explicado que era recomendable llevar una contabilidad de costos y que éstos costos sean calculados a punto de partida de la misma para asegurar la integridad y por ende fidelidad de la información.
En el acápite 2 (gráfico 9) se muestra un ejemplo del plan de cuentas que se debería llevar cuando queríamos calcular éstos costos para aquellos productos/servicios que habíamos definido. Si ahora decimos que los productos son de alguna manera los procesos asistenciales la situación a nivel contable no cambia demasiado.
Tenemos dos opciones de registro contable. Una es definir otros centros de costos de Servicios Finales reflejando directamente los procesos asistenciales, por ejemplo:
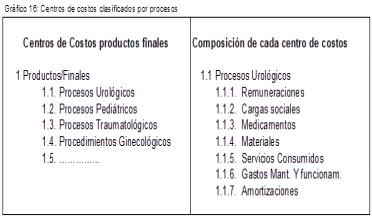
Y la segunda opción sería mantener los mismos centros de costos mostrados en el gráfico 9 pero dentro de cada uno de ellos hacer una sub-clasificación por procesos, por ejemplo:
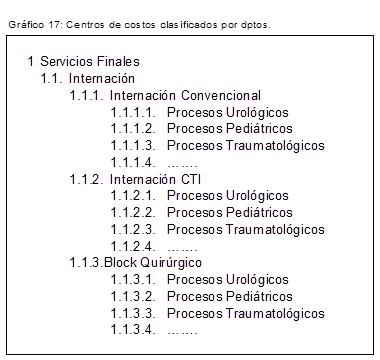
Cualquiera de las dos opciones es válida. En nuestra opinión la segunda es la más recomendable pero solo por un tema de practicidad en la operativa porque: a) quien tenga ya centros de costos definidos el cambio es menor porque solo tiene que agregar sub-centros de costos; b) Los sistemas de información en los cuales se basa la contabilidad para registrar operaciones tampoco cambiarán demasiado; y c) porque de todas maneras a pesar de cambiar la concepción de gestión de todas maneras podemos seguir teniendo información por departamentos como antes.
La distribución de los costos de los servicios de apoyo médico y no médico seguirá igual y el calculo de costos unitarios por utilización de servicios se efectuará de la misma manera: Costos Totales/Producción; lo único que cambia será solo que ahora obtendremos los costos por utilización de servicios por procesos, si antes obteníamos éste costo por consulta ahora será, por ejemplo, por consulta urológica.
Hay costos directos que no se podrán imputar a cada sub-centro de costos sino que habrá que buscar alguna forma de distribuirlos, pero no existirán demasiados problemas. Por ejemplo, en el caso de las remuneraciones del personal no médico.
Antes cuando calculábamos el costo de una consulta en general teníamos como costos las remuneraciones de los técnicos y de los no técnicos (ya sean enfermeras o personal de archivo que maneja las historias clínicas), ahora calcularemos las consultas por procesos será más complejo imputar al personal no médico porque por lo general estarán para atender varios procesos, por lo tanto habrá que asignar esa mano de obra a los costos por procesos utilizando algún criterio; en éste caso concreto se distribuirían por la cantidad de consultas de cada procesos.
3.3. Conclusión: La gestión por procesos.
Creemos que la ventaja de todo lo expuesto no es solo el sistema de costos que podamos proponer nosotros los contables sino el cambio radical en la gestión de la empresa al incorporar una visión de procesos asistenciales. La clave de la administración no está solo en obtener un costo sino que éste represente la realidad de la empresa y que a través del mismo la podamos gestionar eficaz y eficientemente.
Este modelo de gestión permite establecer áreas de responsabilidad que controlen, vigilen y planifiquen la actividad que realiza el Hospital a través de sus distintos procesos asistenciales.
Los diferentes responsables de cada proceso poseen una visión integral del mismo y a su vez pueden establecer un férreo control sobre cada actividad integrante del proceso.
Entendemos que el control de cada actividad y de las tareas asociadas asegura el cumplimiento de los objetivos o la temprana detección de los desvíos si ello ocurriere.
El concepto fundamental es establecer procesos prediseñados con clara definición de actividades que tengan parámetros de control de tal manera de establecer tiempos de cumplimiento e indicadores de calidad en cada etapa.
Esta filosofía permite asimilar los conceptos de proceso productivo a los procesos asistenciales y aplicar todo los mecanismos de control de calidad.
A su vez, los distintos procesos se pueden agrupar por “macro procesos“ buscando elementos comunes entre ellos y establecer “coordinadores“ por macro procesos que tendrán un control de todos los procesos y reportarán a la Dirección General del Hospital.
Como vemos, se cambia radicalmente la visión tradicional de Jefes de Servicio, a Responsables de Procesos, y Coordinadores de Macro procesos.
Esta visión de líneas de procesos es de común aplicación en diversas actividades industriales y comerciales, es así que en la industria farmacéutica, se establece una división de la organización en diversas líneas de productos, farma, diagnostico, biotecnología, etc., que podrían asimilarse a los macro procesos con responsables gerenciales por cada línea de actividad.
La perspectiva anterior hace que se pueda gerenciar el Hospital con mayor eficiencia, ya que no son unidades independientes a las cuales se les asigna costos en forma independientes, sino que contrario sensu, son unidades que dependen unas de otras al estar encadenadas en un mismo proceso, lo que hace la unidad n-1 va a repercutir en el costo de la unidad n.
Referencias Bibliografías
Giménez, Carlos y Colaboradores. 2000. Costos para Empresarios. Ediciones Macchi.
Giménez, Carlos y Colaboradores. 2001. Gestión & Costos – Beneficio Creciente, Mejora Continua. Ediciones Macchi.
Kaplan, Montico, Velarde. 2005. Los costos en instituciones de salud. II Congreso de Costos del MERCOSUR.
Montico, Velarde. 2003. Una propuesta de costos para las Instituciones de Asistencia Médica Colectiva: Costos por Paciente y Patología. VIII congreso del Instituto Internacional de costos.
Velarde, Testa, Antunez. 2001. Sistemas de Costos y su relación con la toma de decisiones en las Instituciones de Asistencia Médica Colectiva. Trabajo de investigación Monográfico.