Resumo
A medicina, como prática social, é uma das carreiras profissionais que tem grande relevância social, tendo em vista suas implicações nas condições de vida das pessoas e comunidades. Considerando as políticas públicas de saúde e educação, como vem se configurando historicamente e quais são as características fundamentais da formação médica em Cuba e no Brasil? Ambos os países têm propostas de sistemas de saúde universais, organizados de modo a fortalecer a atenção básica, guardadas as diferenças políticas e econômicas, além das diferenças de áreas territoriais e do contingente populacional. A questão que deu origem a este projeto: Como um país pequeno e com recursos limitados como Cuba consegue ter um excedente de profissionais formados em medicina a ponto de enviá-los ao Brasil, um país muito maior e mais rico? Assim, o objetivo geral deste estudo é realizar uma análise comparada da carreira de medicina entre Cuba e Brasil, considerando a articulação com as políticas de saúde atuais no contexto político-econômico e social de ambos os países. Como objetivos específicos pretende-se descrever e analisar a configuração histórica da formação médica em Cuba e no Brasil, em diferentes períodos históricos (1959-2015), considerando as políticas de saúde e de formação dos médicos; mostrar e analisar o perfil dos alunos (classe social a que pertencem, percurso escolar, mecanismos de entrada nos curso de medicina, a oferta de vagas/habitante e formandos/habitante, número e distribuição das escolas médicas/cursos). Para tal, serão feitos levantamentos bibliográficos e utilizados os dados oficiais junto a órgãos competentes de ambos os países. A partir da análise desses dados podem ser gerados alguns indicadores que norteiem o delineamento das políticas públicas de formação de médicos.
Educational policies in the education of phisicians in Cuba and Brazil
Abstract
Medicine, as a social practice, is one of the careers that have great social relevance in view of its implications on the livelihoods of people and communities. Considering the public health policies and education, as has represented historically and what are the key features of medical training in Cuba and Brazil? Both countries have universal health systems proposals, arranged in order to strengthen primary care, kept the political and economic differences, beyond differences of territorial areas and population quota. The question that gave rise to this project: As a small country with limited resources like Cuba can have a professional trained in medicine over the point of sending them to Brazil, a much larger country and richer? Thus, the aim of this study is to conduct a comparative analysis of medical career between Cuba and Brazil, considering the relationship with the current health policies in political, economic and social context of both countries. The specific objectives are intended to describe and analyze the historical setting of medical training in Cuba and Brazil, in different historical periods (1959-2015), considering the health and education of health policies; display and analyze the profile of the students (social class they belong to, educational background, input mechanisms in medical school, the number of vacancies / inhabitant and trainees / inhabitant, number and distribution of medical schools / courses). This will be made bibliographic and used official data from the competent bodies of both countries. From the analysis of these data can be generated some indicators that guide the design of public policies for training doctors.
As políticas públicas educativas na formação de médicos em Cuba e no Brasil
Introdução
Desde o século passado esforços têm sido feitos para o aperfeiçoamento da educação médica, havendo grandes mudanças na forma de pensar a formação dos profissionais da saúde. Tais mudanças respondem aos interesses da sociedade tendo em vista adequada formação dos profissionais que têm o valioso dever de cuidar da saúde do ser humano. No campo da medicina, tem havido muitas propostas pedagógicas e uma constante luta entre as diversas tendências de formação na área. Nesse sentido um marco histórico importante é o “Relatório Flexner”, de 1910 .
Vicedo (2002) faz algumas considerações acerca desse relatório, apontando que algumas das recomendações realizadas por Flexner foram aceitas com relativa facilidade pela comunidade médica, tendo alcançado um grau de generalização surpreendente. Entre essas, destacam-se: um currículo de quatro anos, dois anos de ciências de laboratórios (ciências básicas); dois anos de ensino clínico em hospitais e serviços clínicos; vinculação da escola de medicina à universidade e adoção de requisitos de ingresso em matemáticas e ciências.
Havia, ainda, no relatório um conjunto de recomendações, cujo grau de implementação foi bem mais limitado, a saber: integração das ciências básicas e das ciências clínicas nos quatro anos; estímulo à aprendizagem ativa; aprendizagem não apenas de fatos, desenvolvimento de pensamento crítico e de habilidades de resolver problemas e a necessidade dos educadores esclarecerem junto aos estudantes de medicina que a aprendizagem é uma tarefa para toda a vida (VICEDO, 2002).
Ainda para mesmo autor, as razões pelas quais o segundo grupo de recomendações não teve a mesma acolhida que o primeiro dizem respeito ao fato de demandarem mais tempo e esforço por parte dos professores, além de que os investimentos têm sido maiores na “reforma científica” em relação à “reforma educacional” das escolas de medicina.
O paradigma de Flexner é criticado porque, apesar de valorizar o humanismo, a estrutura paradigmática com a qual trabalha é essencialmente individualista, biologicista, hospitalocêntrica e com ênfase nas especializações (LAMPERT, 2002). Para este autor, a forma tradicional de ensinar Medicina no contexto do denominado paradigma flexneriano tem como caracterísitcas:
- Predominância de aulas teóricas, enfocando a doença e o conhecimento fragmentado em disciplinas.
- Processo de ensino centrado no professor em aulas expositivas e demonstrativas
- Parte prática desenvolvida predominantemente em hospitais
- Capacitação docente centrada unicamente na competência técnico cientifica
- Prática profissional referida apenas ao consultório, onde o médico domina os instrumentos de diagnóstico e os encaminhamentos e cobra seus honorários sem intervenções de terceiros.
Esse modelo enfatiza as especializações precoces ainda na graduação, dificultando a formação geral dos médicos. Graduam-se, com frequência, “pseudo-especialistas” (LAMPERT, 2002).
Assim, apesar das ideias centrais Relatório Flexner terem sua importância no momento histórico em que foram geradas, mostram-se limitantes tendo em vista importantes mudanças no delineamento das diretrizes para a organização do ensino médico. A partir deste relatório, ao longo dos anos até a atualidade, ocorreram mudanças nas políticas de saúde, em âmbito internacional e local, tendo em vista transformações de ordem político-econômica e social, gerando a necessidade de mudanças nos cursos de graduação da área da saúde, incluindo os de medicina.
Nesse contexto, vem se configurando um novo “paradigma” que busca se contrapor ao modelo hospitalocêntrico, focado na proposta de medicina preventiva. Em âmbito mundial, a Declaração de Alma-Ata, na década de 70, com o lema “Saúde para Todos no ano 2000”, com ênfase na atenção primária e a Conferência de Otawa (1986) que oficialmente enfatiza a proposta de Promoção da Saúde, relacionando saúde à qualidade de vida, são marcos importantes a serem considerados também no âmbito da formação dos profissionais da saúde. No Brasil, o movimento de Reforma Sanitária marca o início de novos tempos, trazendo importantes repercussões políticas e organizacionais para os serviços de saúde bem como para a formação profissional (LAMPERT, 2002).
Na economia interna do setor da saúde, o novo modelo se contrapõe não apenas às ideias privatistas de cunho neoliberal, no âmbito macropolítico e econômico, como também ao paradigma flexneriano, ao desenvolver ações para a construção do paradigma da integralidade, assim denominado, tendo em vista seu objetivo de aproximar a formação de profissionais de saúde das necessidades de atenção básica à saúde (LAMPERT, 2002).
Cabe salientar a importância da medicina como uma das carreiras profissionais que tem grande relevância social, em virtude de suas implicações nas condições de vida das pessoas e comunidades. Refletir sobre os valores ético-políticos que a embasam é fundamental, tendo relação direta com as finalidades dessa profissão no contexto social. A questão que se coloca é: com base em que valores a formação médica pode se estruturar com vistas a propiciar o desenvolvimento de práticas que busquem enfrentar as desigualdades sociais e que fomentem a melhoria das condições de vida das pessoas?
Cabe ressaltar que, nesse artigo, a formação médica é enfocada a partir do entendimento da medicina como prática social. Autores como Machado (1995) e Schraiber (1989) tecem importantes relações entre a profissão e a formação médica e o modo de produção capitalista, demarcando a possibilidade de discuti-las de modo crítico e contextualizado.
Muitas escolas de medicina não têm bem definido qual é sua missão. Algumas escolas revisam em poucas ocasiões seus programas de estudo, os quais permanecem controlados em âmbito departamental ou são determinados desde o exterior. As consequências dessa situação são instituições e médicos que assumem uma postura passiva frente aos desafios da formação e do exercício profissional (CUMBRE MUNDIAL DE EDUCACIÓN MÉDICA, 1993).
Nesse sentido, o comportamento institucional das escolas de medicina necessita ser estudado, com especial atenção à formulação e à implementação de sua missão. Ao mesmo tempo, os corpos docentes das escolas médicas devem elaborar e implementar programas de educação médica geral que respondam mais às necessidades locais (CUMBRE MUNDIAL DE EDUCACIÓN MÉDICA,
1993).
Tendo em vista esses aspectos, os procedimentos para o ingresso nas escolas de medicina devem ser baseados em sua missão, na capacidade da instituição e nos objetivos traçados para a força de trabalho nacional no setor saúde. Os procedimentos de seleção são essenciais, todavia, em muitas escolas de medicina tais procedimentos são arbitrários e mesmo caóticos (CUMBRE MUNDIAL DE EDUCACIÓN MÉDICA, 1993).
Segundo a Organização Mundial de Saúde (OMS), nos últimos anos, têm havido esforços para ampliar o alcance da análise ética na atenção sanitária, com o objetivo de focar de forma mais direta nas questões relativas à saúde pública. A ética da saúde pública se centra no desenho e na aplicação de medidas para a vigilância e melhora da saúde das populações. A ética da saúde pública também transcende a atenção sanitária, considerando as condições estruturais que promovem ou dificultam o desenvolvimento de sociedades saudáveis (COLEMAN; BOUESSEAU; REIS, 2008).
No caso de Brasil e Cuba há, evidentemente, algumas diferenças e semelhanças entre os Sistemas de Saúdes de ambos os países. A questão provocadora que guia esse trabalho é saber como um pais pequeno e com recursos limitados como Cuba forma médicos em quantidade suficiente a ponto de disponibilizar profissionais para o Brasil, que é um país muito mais rico. Além disso, Cuba envia também médicos a outros países como Bolívia, Equador, Venezuela e África. A missão do programa federal “Mais Médicos”, no Brasil, é um exemplo da fortaleza do sistema saúde cubano. Por outro lado, o que explica a falta crônica de médicos no Brasil, em especial no sistema público de saúde?
Nesse contexto, considerando as políticas públicas de saúde e educação, como vem se configurando historicamente e quais são as características fundamentais da formação médica em Cuba e Brasil?
Tendo em vista a importância da atenção à saúde para o desenvolvimento dos países e as relações entre a formação profissional de médicos com as macroestruturas e orientações econômicas, demarcando o caráter histórico dessa formação, a intenção deste estudo comparativo é fazer uma aproximação a alguns dados relativos à formação médica em Cuba e Brasil e suas articulações com as políticas de saúde atuais no contexto político-econômico e social de ambos os países.
Algumas características do sistema de saúde e da formação médica em Cuba
O Ministério de Saúde Pública de Cuba dirige, executa e controla a aplicação da política de Estado referente à saúde pública pelo Sistema Nacional de Saúde cubano (SNS). São previstas ações de atenção médica, assistência a idosos e pessoas portadoras de necessidades especiais, controle epidemiológico, formação de profissionais e a produção e distribuição de medicamentos (Infomed, 2015).
O sistema de saúde cubano é universal, gratuito e acessível a todos os cidadãos. Baseia-se em modelo de medicina familiar e organiza-se em uma de rede de unidades assistenciais no território nacional, nos níveis de atenção primária, secundária e terciária que coloca em ação os diferentes programas, sendo priorizados o cuidado da criança e da mãe, a mulher e o idoso, assim como a prevenção e o controle das enfermidades transmissíveis e não transmissíveis que podem afetar aos cubanos (EcuRed, 2015).
Cuba tem desenvolvido um grupo de programas de atenção para garantir saúde à população. Vale destacar: programas para prevenção, diagnóstico e tratamento do câncer, atenção às pessoas com insuficiência renal, patologias cardíacas, diagnóstico precoce de afecções congênitas pré-natais, dentre outros.
A formação de médicos, dentre outros aspectos, tem relevante importância para a manutenção das ações previstas pelo Ministério da Saúde. A quantidade de médicos tem se incrementado consideravelmente nos últimos anos, pois a sua formação tem sido uma das prioridades da revolução cubana. Esse incremento também se relaciona às oportunidades que o governo socialista cubano oferece para que a população possa estudar.
Em 2011, Cuba contava com 381 áreas de saúde com cobertura completa pelo Programa Médico de Família, superando a cifra de 28.000 médicos, distribuídos em todo o país. Dados do governo cubano indicam que 99,1% da população cubana está coberta com um médico e enfermeira da família e esperava-se alcançar cobertura de 100% nos próximos anos (CUBA, 2011).
Um ponto que chama a atenção refere-se à ajuda que Cuba, apesar de ser um país pequeno, vem oferecendo a muitos países latino-americanos, enviando médicos a distantes locais. Um exemplo é a chamada “Misión Barrio Adentro¨, desenvolvida na Venezuela que, desde 2003, até os dias atuais supera a cifra de 35.000 médicos cubanos neste país.
Na Bolívia, o Programa “Mi Salud” da Brigada Médica Cubana, desenvolvido desde 2005, ano em se iniciou a “Operación Milagro”, recuperou a visão de mais de 661.229 pessoas. Outro exemplo são os médicos cubanos no Brasil, vindos através do Programa “Mais Médicos” que pretende cobrir o déficit de profissionais no setor público e melhorar a atenção à saúde nas regiões mais pobres e distantes do país. (CUBA, 2011).
A carreira de medicina em Cuba antes do triunfo da Revolução sempre foi destinada aos jovens de classe social elevada na sociedade cubana. Os custos com a carreira eram muito altos, o que impedia a entrada de jovens provenientes de famílias de trabalhadores e camponeses. A medicina, então, era o “sonho dourado” das classes economicamente favorecidas do país, provavelmente não sendo aproveitados muitos jovens talentosos das classes menos favorecidas. Desde o triunfo da revolução de 1959, uma das tarefas principais do governo que assumiu foi a transformação radical da carreira, incluindo o ensino de medicina (UNIVERSIDADE DE CIÊNCIAS MÉDICAS, HAVANA/CUBA, 2015).
A formação médica em Cuba tem suas próprias características. Para poder ingressar à carreira de medicina é preciso fazer três exames de ingresso, incluindo Matemática, História e Espanhol e outro da especialidade equivalendo aos conhecimentos de Biologia. A carreira possui seis anos de duração, com plano de estudo composto por 66 unidades curriculares que inclui disciplinas, cursos facultativos e eletivos, com um total de 10840 horas. (UNIVERSIDADE DE CIÊNCIAS MÉDICAS, HAVANA/CUBA, 2015). Outro dado interessante é a taxa de habitantes por médico 130,7 médicos por 10 mil habitantes. (ANUARIO, 2014). Segundo a OMS, há 17,6 médicos no Brasil para cada 10 mil pessoas. A taxa brasileira é um pouco inferior à média do restante dos países emergentes – 17,8. O índice brasileiro também é inferior à média das Américas, que é superior a 20 médicos para cada 10 mil pessoas.
Na atualidade, porém, há alguns problemas no sistema de saúde cubano, tais como: falta de materiais básicos (medicamentos, suturas e roupa de cama no hospitais), além disso, há uma qualidade maior quanto à presença de tecnologias medicas na capital em comparação com o resto do pais, tendo como consequência que muitos doentes tenham que transitar do interior à capital. Outro problema é que o salário dos médicos cubanos ainda não é suficiente para que possam viver com relativa comodidade.
Algumas características do sistema de saúde e da formação médica no Brasil
No Brasil, a saúde não era considerada um direito social antes da Constituição Federal de 1988 e da constituição do Sistema Único de Saúde (SUS), em 1990. O modelo de saúde até então adotado dividia a população em três categorias: aqueles que podiam pagar por serviços privados de saúde; aqueles que tinham direito à saúde pública porque estavam assegurados pela Previdência Social (trabalhadores com emprego formal) e aqueles que não possuíam nenhum direito. Nesse contexto, o SUS tem a proposta de proporcionar atenção igualitária e promoção da saúde de toda a população brasileira (SILVA, 2009).
Em 1988, a Constituição Federal (Brasil, 1988), além de consagrar os princípios norteadores do SUS – a universalidade, a integralidade, a equidade e o controle social – apresenta um novo conceito de saúde: “A saúde é um direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doenças e de agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação”.
Tais ações são prestadas por um sistema público que se organiza em distintos níveis de atenção (primário, secundário e terciário), contando também com a complementaridade do setor privado: “O SUS é constituído pela conjugação das ações e serviços de promoção, proteção e recuperação da saúde executados pelos entes federativos, de forma direta ou indireta, mediante a participação complementar da iniciativa privada, sendo organizado de forma regionalizada e hierarquizada” (BRASIL, 2011)
Para organizar a atenção básica no Brasil, vem sendo adotada a Estratégia de Saúde da Família (ESF) seguindo os preceitos do SUS. Tal estratégia é considerada pelo Ministério da Saúde e gestores estaduais e municipais como estratégia de expansão, qualificação e consolidação da atenção básica, pois favorece a reorientação do processo de trabalho com maior potencial de colocar em ação os princípios, diretrizes e fundamentos da atenção básica, de ampliar a resolutividade e impacto na situação de saúde das pessoas e coletividades, além de favorecer a relação custo-efetividade.
O SUS no Brasil é um sistema e projeto que vem lutando por sua consolidação, tendo em vista alguns limites como a ausência de efetiva política de recursos humanos e o gasto público ainda insuficiente para garantir a norma constitucional da universalidade do SUS, (CAMPOS, 2007; MENDES, 2013). Cabe considerar, ainda, como comenta Campos (2007) os conflitos de interesses entre o SUS e a lógica liberal privatista que também se faz muito presente na assistência à saúde no Brasil.
Saúde e negócios não combinam, pois saúde é um direito universal e para que esse direito se cumpra são necessários o planejamento e a gestão de sistemas públicos. A política pública de saúde se contrapõe à lógica neoliberal, sendo uma luta constante consolidar o SUS no Brasil uma vez que o sistema político-econômico influencia de forma determinante a política de saúde pública do país (CAMPOS, 2007).
Os investimentos insuficientes no setor público mostram o desinteresse governamental pelos serviços de atenção básica, as denominadas Unidades Básicas de Saúde (UBS), além de ter como consequência a baixa remuneração dos profissionais da saúde, resultando em uma atenção médica insatisfatória. Pesquisas feitas com usuários sobre as maiores deficiências do SUS indicam sistematicamente a falta de médicos e o tempo grande de espera por uma consulta (SIQUEIRA, 2013).
Há programas específicos que apresentam avanços importantes como os referentes aos transplantes de órgãos, aos serviços de hemodiálise, a atenção a pacientes oncológicos, todavia, a desorganização proveniente da falta de mecanismos eficazes de gestão do sistema de referência e contra-referência, para as consultas de rotina em ambulatórios, acaba gerando a imagem de desorganização do sistema (SIQUEIRA, 2013).
Comentam Paim et al (2011) que o SUS, no Brasil, iniciou sua implantação em um período político econômico desfavorável, dado o avanço da ideologia neoliberal, reforçada também por organismos internacionais que não concordavam com a decisão de dirigir financiamento público para sistemas de saúde universais. Assim, desde a sua institucionalização, o SUS vem construindo avanços, mas também enfrenta limites. Alguns avanços podem ser citados: ampliação do acesso aos cuidados de saúde para grande parte da população brasileira, com cobertura universal para vacinação e assistência pré-natal, ampliação do entendimento da população sobre a saúde como direito; expansão quanto aos recursos humanos e tecnológicos. Porém, alguns entraves são encontrados tendo em vista a ampliação da participação do setor privado, como o acesso universal versus segmentação do mercado, repercutindo negativamente na equidade, no acesso aos serviços e nas condições de saúde. Cabe mencionar ainda as limitações relativas ao financiamento insuficiente.
Um dos problemas fundamentais refere-se às dificuldades de inserção de médicos nas zonas mais distantes e pobres do território nacional, onde há grande necessidade de médicos. Esta problemática tem relação com a complexa questão do número de médicos formados, regulação profissional, com as pressões dese antepondo às necessidades sociais. A esse respeito, Feuerwerker (2013) comenta que a falta de médicos no Brasil relaciona-se com a omissão de governos e a atuação da corporação médica e dos agentes de mercado na saúde. O modelo de atenção que se pretenda construir tem relação direta com o número de médicos disponíveis e com o perfil de sua formação. São necessárias algumas definições como: a formação será orientada pelo eixo biológico ou pelas necessidades dos usuários? Será centrada em procedimentos, ou na produção do cuidado? Fomentará a subordinação, enquadramento e controle ou ampliação das possibilidades de produção da vida? O quadro a seguir mostra, de forma mais detalhada, a baixa cobertura média no Brasil considerando as diferentes regiões do país.
Ante o quadro crônico da falta de médicos no Brasil foi lançado no governo do Presidente Luiz Inácio Lula da Silva. O “Programa Mais Médicos’ (PMM) que contou com a participação, entre outros, de médicos cubanos. Este programa foi parte de um esforço do Governo Federal, com apoio de estados e municípios, para a melhoria do atendimento aos usuários do Sistema Único de Saúde (SUS). Além de levar mais médicos a regiões onde há escassez, ou ausência desses profissionais, o programa previa, ainda, mais investimentos para construção, reforma e ampliação de Unidades Básicas de Sáude (UBS), além de novas vagas de graduação e residência médica para qualificar a formação desses profissionais.
Feuerwerker (2013) também considera, nesse momento, necessário importar médicos tendo em vista a sua escassez, não somente na atenção básica como também nas urgências, CAPS, UTIs. Finalmente, sinaliza que é importante ampliar vagas de graduação, todavia, não se apoiando no mercado, possibilitando também que estudantes oriundos dos bairros populares, das comunidades de trabalhadores rurais, indígenas e quilombolas ocupem um significativo número de vagas nos cursos de medicina, além de alunos oriundos de diversas regiões do Brasil, como o norte, por exemplo, onde a falta de médicos é crônica (FEUERWERKER, 2013).
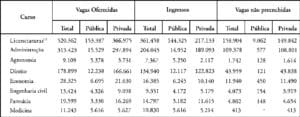
Comparada com outras carreiras, a Medicina no Brasil é uma das que menos apresenta oferta de vagas, sendo este um dos fatores que afeta a saúde da população no país. A tabela 1 a seguir ilustra este fato
Tabela 1
Número de vagas oferecidas e ingressos na educação superior de graduação presencial, por rede,
segundo alguns cursos selecionados (Brasil – 2002)
Fonte: MEC/INEP (PINTO, 2004)
Conclusões:
A formação de médicos no mundo, sempre há presentado uma alta importância, como profissionais que compõem a equipe de saúde, pois são muitos os desafios que tem o ser humano para manter condições de saúde que permitam qualidade de vida. Cada país tem suas próprias características em a formação de seus professionais nesta disciplina.
A pergunta é: como pode um país pequeno como Cuba dispor de médicos em quantidade para atender a demanda do país e dispor de um excedente para disponibilizar para um país do tamanho do Brasil, muito mais rico e populoso? A resposta a esta questão deve estar na oferta e na organização dos cursos de medicina nos dois países.
Comparado com outras carreiras, a carreira de Medicina em Brasil é uma das que menos ingressos de aspirantes tem a seu estudo, este é um dos fatores que agrava a saúde neste país. Se podem tomar experiências muito útil de cada estudo, que serviriam para melhorar a formação de médicos nos respectivos países.
REFERÊNCIAS
- CAMPOS, G. W. S. (Org.). Tratado de saúde coletiva. São Paulo: Hucitec, Rio de Janeiro: Fiocruz, 2007. p 137-170.
- CIAVATTA, M.F. ESTUDOS COMPARADOS: SUA EPISTEMOLOGIA E SUA HISTORICIDADE. Educ. Saúde, Rio de Janeiro, v. 7, suplemento, p. 129-151, 2009.
- CIAVATTA, M.F. Quando nós somos o outro: Questões teórico-metodológicas sobre os estudos comparados. Educação & Sociedade, ano XXI, no 72, Agosto/2000.
- COLEMAN, C.H.; Bouesseau, M.C.; Reis, A. ¨Contribución de la ética a la salud pública¨. Boletín de la Organización Mundial de la Salud. Volumen 86, agosto 2008, 577–656.
http://www.who.int/bulletin/volumes/86/8/08–055954/es/
- Coletânea de Normas para o Controle Social no Sistema Único de Saúde. MINISTÉRIO DA SAÚDE.
CONSELHO NACIONAL DE SAÚDE. Brasilia-DF 2006
- Prioridade para a atenção primária. Revista RADIS. Comunicação e Saûde. Escola Nacional de Saúde Pública Sergio Arouca. No. 104, Abril 2011.
- Cumbre mundial de educación médica. Declaración Edimburgo 1993″. Rev Cubana Educ Med Super 2000;14(3): 270-83.
- DOMINGUEZ, E.A; ZACCA, E. Sistema de salud de Cuba. Salud pública de méxico / vol. 53, suplemento 2 de 2011
- EcuRed, 2015. Enciclopedia colaborativa en la red cubana.
- FEUERWERKER, L. Médicos para o SUS: gestão do trabalho e da educação na saúde no olho do furacão! COMUNICAÇÃO SAÚDE EDUCAÇÃO v.17, n.47, p.929-30, out./dez. 2013.
Infomed, Red de Salud de Cuba http://www.sld.cu/
- LAMPERT,J. Tendências de mudanças na formação médica no Brasil. Ministério da Saúde Fundação Osvaldo Cruz. Escola Nacional de Saúde Pública. Tese de Doutorado em Saúde Pública. Rio de Janeiro, 2002.
- MACHADO, M.H. Os médicos no Brasil um retrato da realidade. [online]. Rio de Janeiro: Editora FIOCRUZ, 1997. 244 p. ISBN: 85-85471-05-0. Available from SciELO Books. http://books.scielo.org/.
| MENDES, V. M. As práticas corporais e a clínica ampliada: a educação física na atenção | |
| básica. 2013. 178 f. Dissertação (Mestrado em Ciências) – Escola de Educação Física e | |
Esporte, Universidade de São Paulo, São Paulo.
- PAIM, J. O sistema de saúde brasileiro: história, avanços e desafios. Escola Nacional de Saude Pública Sergio Arouca. Biblioteca Multimedia. 2011.
- PINTO, J.M.R.. O Acesso à Educação Superior no Brasil. Educ. Soc., Campinas, vol. 25, n. 88, p. 727-756, Especial – Out. 2004.
- Schraiber LB. O médico e seu trabalho: limites da liberdade. São Paulo: Hucitec, 1993. 229 páginas.
- SILVA, M.T. Sistema Unico de Salud: la experiencia brasileña en la universalización del acceso a la salud. Rev Peru Med Exp Salud Publica. 2009; 26(2): 251-57.
- SIQUEIRA, J.E. “Sistema Único de Saúde” (SUS) de Brasil y la Declaración Universal sobre Bioética y Derechos Humanos de la UNESCO. Revista de Bioética y Derecho, núm. 29, septiembre 2013, p. 77-88.
- SOUZA, D. B.; MARTINEZ, S. A. (orgs.). Educação Comparada: Rotas de além- mar. São Paulo: Xamã, 2009, 519p. (ISBN: 978-85-7587-124-9).
- Universidad de Ciencias-Medicas de la Habana. Historia de la Universidad de Ciencias Médicas de La Habana. http://instituciones.sld.cu/ucmh/historia–de–la–universidad–de–cienciasmedicas–de–la–habana/
- Vicedo, A.T. Abraham Flexner : pionero de la educación médica. Rev Cubana Educ Med Super .v. 16, n. 2, p. 156-63, 2002.