Introducción
Las enfermedades emergentes son problemas de salud que aparecen en áreas geográficas por primera vez, o presentan manifestaciones clínicas desconocidas o indiferenciadas hasta ese momento. Del SARS al Zika, pasando por la Gripe A H1N1 y el Ebola, han sido capaces de causar pánico en el mundo. Originalmente ubicados en países asiáticos o africanos, muchas veces usando como reservorio animales, estos virus han tenido la capacidad de mutar y transformarse en patógenos para el hombre, con diferentes niveles de agresividad, capacidad de generar graves brotes y la característica de afectar países con economías en desarrollo.
Las reemergentes son enfermedades infecciosas descubiertas en los últimos años o las ya conocidas consideradas controladas, en franco descenso o casi desaparecidas, que volvieron a emerger después de no constituir un problema de salud y aparecen a menudo cobrando proporciones epidémicas. Dentro de este grupo tenemos el dengue, las enfermedades digestivas producidas por la Escherichia coli enterohemorrágica (O157H7) y el Clostridium difficile, el cólera, la fiebre amarilla etc.
El impacto sanitario de estas enfermedades, sean emergentes o reemergentes es enorme, tanto como social y fundamentalmente económico. Tanto para los Sistemas de Salud como para los propios países y su escala de crecimiento. Existe una compleja interacción de factores que favorecen su aparición, tanto biológicos como sociales y económicos determinados por el continuo y global crecimiento de las poblaciones y la urbanización rápida y desordenada, la sobrepoblación urbano marginal, la falta de agua potable y baja higiene, la deforestación y el cambio climático y hasta el uso de antimicrobianos en agricultura y producción animal. Esto crea las condiciones propicias para la propagación de estas enfermedades y facilita la circulación de los agentes patógenos y la transmisión de las infecciones y epidemias entre los diversos grupos sociales, países y regiones. La situación se agrava por las ineficiencias de los sistemas de salud pública, resultado de insuficientes vigilancia epidemiológica, inadecuada atención primaria y deficientes mecanismos de prevención y controles inadecuados entre otros.
El Zika, como el Ebola, representan dos casos de Implantación en una especie nueva, – en este caso el hombre – de un agente infeccioso procedente de otra especie, salvando la llamada barrera de especie, acompañada a menudo de rápida evolución y adaptación al nuevo huésped. En el año 2014, la devastadora epidemia del Ébola en ciudades del África costera occidental de países como Sierra Leona, Liberia y Guinea demuestra la expansión del virus desde su anterior ubicación en el África subsahariana y despierta la conciencia sobre el potencial pandémico de la emergencia de infecciones virales que en poco tiempo pueden transformar el aparente equilibrio sanitario mundial. Lo mismo ha ocurrido con el virus del Zika, descubierto en 1947 en monos Rhesus de la selva africana profunda, y reaparecido en el Siglo XXI con particular virulencia y la posibilidad aun no certificada de generar en humanos malformaciones cerebrales y craneales que implicarían una suerte de Apocalipsis para la evolución de la población mundial. Obviamente, el origen de estas enfermedades en países pobres pone en alerta a los países ricos, y al sonar las alarmas se comienza a buscar la vacuna salvadora, un incentivo interesante para la industria farmacéutica.
Mientras tanto, otra bomba de tiempo sanitara discurre más subterráneamente, pero no sin por ello poner a la humanidad en riesgo. Muchas bacterias por selección natural desarrollan y desarrollarán mutaciones que las harán cada vez más resistentes a las drogas específicas. Habrá un gran desastre, una gran epidemia, cuando la resistencia a los antibióticos se generalice. También del Zika a la resistencia bacteriana, los riesgos de salud permanecen en extremo e inaceptablemente desiguales. Los esfuerzos sanitarios entran muchas veces en conflicto con poderosos actores, que pueden ser nacionales o internacionales, quienes tienen distintos intereses, como la seguridad y la soberanía nacionales, u objetivos económicos. Entre la búsqueda y desarrollo de nuevas vacunas y nuevos antibióticos, las primeras van ganando la partida. ¿Cuánto hay de peligro en los riesgos sanitarios y los costos económicos? Habrá que calcularlo y actuar en consecuencia.
Lo más importante será que el árbol no nos tape el bosque.
Abstract
Emerging diseases are health problems appearing in new geographic areas for the first time, or have unknown or undifferentiated clinical affairs. From SARS to Zika, passing through Influenza A H1N1 and Ebola, have been able to cause panic in the world. Originally located in Asian and African countries, often using as reservoir animals, these viruses have the ability to mutate and become pathogenic to man, with different levels of aggressiveness, ability to generate serious outbreaks and property to affect economic developing countries.
The re-emerging infectious diseases are discovered in recent years or yet considered controlled, in decline or almost disappeared, resurfaced; after not constitute a health problem, often gaining epidemic proportions. Within this group we have dengue fever, digestive diseases caused by enterohemorrhagic Escherichia coli (O157H7) and
Clostridium difficile, cholera, yellow fever, etc.
The health impact of these diseases, emerging or re-emerging, it is huge and mainly social and economic for health systems and for the countries themselves and their scale of economic growth. There is a complex interaction of factors that favor its appearance, both biological, and social and economic, determined by the continuous and overall population growth and rapid and unplanned urbanization, marginal urban overcrowding, lack of potable water and low hygiene, deforestation and climate change and even the use of antimicrobials in agriculture and animal production. This creates favorable conditions for the spread of these diseases and facilitates the movement of pathogens and transmission of infections and epidemics among various social groups, countries and regions. The situation is compounded by the inefficiencies of public health systems resulting from inadequate surveillance, inadequate primary care and prevention deficient and inadequate mechanisms among other controls.
Zika, such as Ebola, represent two cases of implementation into a new species – in this case man – of an infectious agent from another species, saving the called species barrier, often accompanied by rapid evolution and adaptation to new host. In 2014, the devastating Ebola epidemic in western coastal cities of African countries such as Sierra Leone, Liberia and Guinea demonstrates the spread of the virus from its previous location in sub-Saharan Africa and raises awareness about the pandemic potential of emergency viral infections that can quickly transform the apparent global health balance. The same has happened with Zika virus, discovered in 1947 in the deep African forest in Rhesus monkeys, and reappeared in the XXI century with particular virulence and the possibility of generating even uncertified human brain and skull defects that imply a kind of Apocalypse for evolution of the world population. Obviously, the origin of these diseases in poor countries put on alert to rich countries, and the alarm bells begin to look for the saving vaccine, an interesting incentive for the pharmaceutical industry.
Meanwhile, another sanitary time bomb runs underground, but not without putting humanity at risk. Many bacteria by natural selection developed and develop mutations that become increasingly resistant to specific drugs. There will be a big mess, a big epidemic, when antibiotic resistance is widespread. From Zika to bacterial resistance, health risks remain extremely and unacceptably unequal. Health efforts often come into conflict with powerful actors, may be national or international, who have different interests such as national security or economic objectives. Between the search and development for new vaccines and antibiotics, the first are winning the game. ¿How much chance for health risks and economic costs? We will have to calculate it and act accordingly.
The most important thing will be that the tree does not cover us the forest.
Virus emergentes y alarma internacional. Del Ebola al Zika. ¿Es solo un problema de vector y agente?
El siglo XXI parece haber hecho sonar las trompetas del Apocalipsis sanitario. Una serie de enfermedades emergentes, como el severo brote de Ebola ocurrido en el África occidental o el geométrico ascenso del dengue en Sudamérica, acompañado de sus primos Chikungunya y Zika – ahora amenaza mundial – han encendido las alarmas de los organismos internacionales que vigilan la salud del planeta. Más allá de la variedad de determinantes sanitarios, ecológicos y sociales que condicionan a cada uno, y de la particularidad de su evolución en el tiempo, las nuevas características que adoptan estos virus no dejan de ser preocupantes.
El Ebola, reducido a casos ocurridos en el África subsahariana en 1976, exploto de golpe en las narices de la comunidad mundial después de cuatro décadas de relativismo sanitario. Su reciente emergencia en tres países de África Occidental (Guinea, Liberia y Sierra Leona), cuyas ciudades tienen inmensos guettos de pobreza, hacinamiento, carencia de saneamiento básico, pobre sistema sanitario y patrones culturales particulares favorecieron la rápida diseminación del virus y la propagación de la epidemia, con su característica carga de morbilidad oculta. Nada fue casual. Si lo era que el virus nunca se hubiese presentado en capitales de países conectados con el mundo, ni tampoco que se acercara tanto a la posibilidad de aparición en los países desarrollados a partir de un pasajero asintomático. Pero lo hizo. Y automáticamente produjo el llamado de alerta roja de la OMS frente a lo que se consideraba una inminente pandemia en ciernes. En forma inmediata comenzó una frenética búsqueda de la vacuna que protegiera a los países más ricos. Mientras tanto, la ayuda sanitaria internacional, los mecanismos de control sanitario y quizás Dios ayudaban que la tan mentada pandemia no resultara más que una epidemia regional rápidamente limitada. Nuevos casos y muertes se fueron desacelerando, hasta reducirse lo suficiente como para que el famoso Ebola quedara confinado a la eterna pobreza africana, y saliera del radar sanitario y periodístico.
El virus del Zika constituye un caso similar. Registrado por primera vez en 1947 en la selva de Uganda por un científico de la Fundación Rockefeller, a partir de su hallazgo en un mono Rhesus, reaparece misteriosamente – como patógeno humano – entre 1969 y 1989 primero con muy pocos casos en República Centroafricana, Egipto, Gabón, Sierra Leona, Tanzania, y Uganda, y algunos países asiáticos como India, Indonesia, Malasia, Filipinas, Tailandia y Vietnam. En 2003 genera un brote en la Isla de Yap (Micronesia) en 2007 con 48 casos confirmados, luego salta a la Polinesia francesa en 2013 con 55.000 y explota en Brasil, México y Colombia en 2015 previo un desembarco transitorio en la Isla de Pascua (Figura 1). Hoy es tapa frecuente de diarios por un apocalíptico posible – aunque no confirmado – impacto a largo plazo sobre la humanidad, al haber cambiado su genética e incorporado otra vía de transmisión (sexual directa), cuestión confirmada en 2009 a partir de una pareja norteamericana cuyo cónyuge había viajado a Senegal contagiándose el virus.
Un análisis del árbol filogenético del virus del Zika, causante del segundo brote de Gabón en 2007, confirmó que de las dos cepas – la africana y la asiática – se trataba de la primera, aunque mucho más virulenta de lo previsto y además urbana.
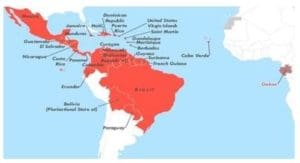
Distribución de los países más afectados por Dengue, Chikungunya y Zika en América Latina
Figura 1.- Distribución de los países más afectados por Dengue, Chikungunya y Zika en América Latina
La particularidad del brote en Brasil coincidió con una cuadruplicación del número de recién nacidos con incidencia de microcefalia y calcificaciones multifocales en el cerebro, situación que llevo a sospechar de una posible interacción viral con el sistema nervioso en niños de madres infectadas durante el embarazo. En 2015, se detectó el ARN del virus del Zika en el líquido amniótico de dos fetos, indicación que habría cruzado la placenta y ser causa de transmisión vertical de la enfermedad.
Analizando el fenómeno de Brasil en particular, en primer lugar aún no ha podido ser comprobada una relación definitiva causa-efecto. Mientras en 2014 hubo en todo Brasil solo 150 casos de microcefalia, en 2015 se llevaban reportados a diciembre 3.893 casos, situación que dio pie a la definición de alerta roja internacional por la OMS. Aunque el 75 por ciento no presenta evidencia del virus Zika y el resto parece tener efectos muy limitados, nuevamente el mundo aparecía bajo riesgo de pandemia. La mayoría de los casos declarados de microcefalia en el noroeste del país serían probablemente negativos al virus y relacionados con desnutrición y pobreza. No existen antecedentes similares en el brote de Polinesia. No sin cierta espectacularidad y poca seriedad, un científico australiano salió a la prensa a aventurar sobre una mutación genética que pareciera amenazar con consecuencias imprevisibles y permanentes al ADN humano, con la potencialidad de provocar una regresión dramática en la evolución intelectual del hombre. ¿No será esta una estimación no solo prematura, sino más bien aventurada, cuando aún parece faltarle una pieza al rompecabezas?
El boletín oficial epidemiológico del Ministerio de Salud de Brasil indicó que entre mediados de 2015 y enero de 2016 se reportó un total de 4.783 casos sospechosos de microcefalia, incluyendo recién nacidos y fallecidos. De estos, se notificaron al SVS/MS un total de 2.975 casos sospechosos de microcefalia relacionada a infección por vírus Zika que fueron registrados en 658 municipios, con especial incidencia (55%) en dos Estados de la región nordeste (Paraiba y Pernambuco). Esto implicó un importante salto cuantitativo respecto de la media histórica de casos. (Figura 2)
De los sospechosos, 1103 completaron estudios clínicos, de laboratorio y exámenes de imágenes y 404 (36, 2%) fueron confirmados como microcefalia. Entre estos se detectó el virus Zika en 17 recién nacidos, incluyendo dos muertes fetales. Se descartaron 709 casos restantes, en tanto 3.670 sospechosos de microcefalia permanecen bajo investigación, con solo seis efectivamente vinculados al virus.
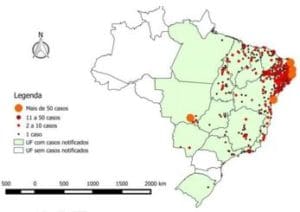
Distribución de los casos de microcefalia en Brasil a enero 2016
Figura 2.- Distribución de los casos de microcefalia en Brasil a enero 2016
Fuente: Ministerio de Salud de Brasil y Secretarias de Salud de los Estados
Vale considerar que en diciembre de 2015, el Ministerio de Salud de Brasil revisó la definición de caso para la sospecha de microcefalia en recién nacidos, y redujo el criterio de medida de circunferencia de la cabeza en los bebés de término desde 33 cm a menos o igual a 32 cm. En estos casos de readecuación de medida siempre suele existir un trade off entre especificidad y sensibilidad. Aunque existe la evidencia de un aumento del número de casos de microcefalia en el territorio brasilero, el número de casos sospechosos se basó en una prueba de selección con muy baja especificidad. Por lo tanto los sobreestimaba, a partir de la inclusión de niños en su mayoría normales con cabezas pequeñas. Un dato singular reside en que la distribución del número de casos sospechosos – según la Asociación Brasileña de Salud Pública – muestra que los afectados son los miembros más pobres de la sociedad, quienes viven enfrentando dramáticas circunstancias socioeconómicas y medioambientales.
En ningún otro país del mundo se ha registrado esta asociación. De 3.177 embarazadas infectadas por el virus en Colombia, en ninguno de los fetos se detectaron malformaciones vinculadas al Zika. Tampoco lo ha hecho México, otro de los países con un alto número de casos. Se ha llegado a sostener, también en forma muy discutida, un vínculo entre la microcefalia y el uso de un larvicida llamado pyriproxifen, destinado a combatir la proliferación del mosquito Aedes Aegypti. La misma duda refiere al Síndrome de Guillain Barre y su específica conexión con el virus, por ahora desconocida. Teóricamente, también podría llegar a ser posible que el virus sea completamente inocente, y que el verdadero culpable sea otro factor que aparece en el mismo periodo de tiempo que ocurre el brote de la enfermedad. O que está presente en forma permanente incluso más allá de la propia enfermedad.
Agente y vector se han asociado en una compleja definición entre dos problemas: el sanitario y el económico. El Aedes está desenmascarando países caracterizados por enormes desigualdades, un sistema público de salud frágil y una vergonzosa falta de saneamiento básico, donde menos de la mitad de la población tiene acceso a agua potable y cloacas. Y el Zika se ha convertido en una emergencia global, a partir de suponer esta supuesta amenaza al cerebro de los niños de los países más ricos. Entre 1950 y 1970, las Américas eran una zona prácticamente libre de dengue, debido a la erradicación del Aedes Aegypti en una campaña de control de vectores efectuada a lo largo de todo el continente. La combinación entre interrupción de la campaña a principios de 1970 y aceleración de la urbanización descontrolada con sus problemas asociados de gestión de residuos en muchas ciudades de América Latina, más la globalización, el cambio climático, la desforestación y la mayor frecuencia e interconexión de los viajes por vía aérea contribuyeron tanto al retorno del Aedes como a la mayor velocidad de circulación del virus del dengue y de sus primos biológicos .
La teoría clásica de la salud siempre hablo de la relación agente – vector – huésped – medio ambiente para estas enfermedades. Precisamente, el problema sanitario actual es que desde las autoridades de salud el discurso ha enfocado al ciudadano y su descuido como posible factor responsable de una epidemia, que sólo ha podido adquirir tales proporciones debido a que las autoridades demostraron ser incapaces de ir más allá de las medidas paliativas. Se piensa que es posible luchar contra este mosquito solo instando a la población a usar repelente, pantalón y camisa de manga larga. Y culpando al vecino que deja una pequeña olla de agua en el fondo de su casa, lo que es tan irresponsable como relativizar que la campaña contra el dengue suele ser espasmódica y coincidente con el salto de brote a epidemia. Se soslaya que el mayor desafío consistía en cambiar la estructura de los determinantes sociales y medioambientales que le permiten al mosquito existir. Y esa es la batalla que se encuentra perdida de antemano.
Respecto de lo económico, un artículo de Shepard & Col. publicado en el American Journal of Tropical Medicine and Hygiene del año 2011 señalo que el dengue en las Américas produjo – entre 2000 y 2007 – un costo económico promedio anual superior a los U$ 2 billones. Al desagregar este cálculo en forma anual, y proyectarlo, las cifras oscilan entre un mínimo de U$ 900 millones y un máximo que podría superar los U$ 4 billones al momento actual en que se registra la mayor cantidad de casos de dengue, Mas si se suman Chikungunya y Zika, sus primos hermanos, situación que ocurre en el presente. Con variaciones entre países, se considera que de este costo, el peso de la atención de los casos ambulatorios representa un 72,9 %. Un 60% corresponde a costos indirectos, incluyendo entre ellos la reducción de la productividad del trabajo, de los servicios domésticos, la pérdida de escolaridad y el aumento de la necesidad de cuidadores domiciliarios entre los casos no fatales.
Un trabajo similar, desarrollado en Singapur entre 2000-2009 y calculado en moneda constante de 2010 tradujo un impacto medio económico de entre U$ 850 millones y U$ 1.15 billones, de los cuales el costo del control vectorial constituyo el 42% al 59 %. Del mismo modo, el uso de ponderaciones de discapacidad derivada empíricamente, permitió calcular una carga de morbilidad promedio anual de 9 a 14 AVAD por 100.000 habitantes, cifra comparable a la de la infección por Hepatitis B.
Resistencia bacteriana. La epidemia emergente silenciosa
Mientras la epidemia del dengue y sus socios ocurre, y se la presenta en forma dramática con grandes títulos catástrofe declarando la OMS la emergencia sanitaria mundial, otro enemigo más silencioso pero no menos importante y letal para la salud pública parece no ser percibido u observado en toda su dimensión. Al menos es lo que ocurre en el campo de la política y la gestión sanitaria y la economía de la salud. Es la resistencia cada vez mayor a las drogas antimicrobianas y el costo que ello implica e implicará a futuro para los sistemas de salud. Los expertos advierten sobre la posibilidad de un regreso a la era pre antibiótica. Se habla de la existencia de más de 20.000 genes potencialmente resistentes sobre cerca de 400 tipos de bacterias diferentes, aunque el número de determinantes de resistencia funcional existentes en los microbios quizás resulte mucho menor. Bajo ese concepto, la definición de «antibiótico» como propuso por primera vez Waksman – descubridor de la estreptomicina – quizás se haya sobredimensionado. Es simplemente la descripción de un uso, un efecto de laboratorio o una actividad de una molécula química. El término no define un tipo de compuesto o su función natural, sino sólo su aplicación. Es cualquier clase de molécula orgánica que inhiba o mate a los microbios por interacciones específicas con targets bacterianos, sin ninguna consideración de la fuente del compuesto o su clase en particular.
Ahora bien. La necesidad de disponer de estos valiosos fármacos también ha tenido un inconveniente significativo. En los casi 80 años que van desde la introducción en 1937 de los primeros antimicrobianos eficaces, como las sulfonamidas, miles de millones de toneladas de nuevos antibióticos se han producido y utilizado para una amplia variedad de propósitos. También las mejoras en su producción y el vencimiento de las patentes han proporcionado compuestos cada vez menos costosos, que fomentan su venta libre y el uso fuera de prescripción. Quizás el costo de muchos genéricos haya quedado más reducido al embalaje que al de la propia sustancia activa. Lo cierto es que el mundo se ha llegado a saturar de estos fármacos, que por supuesto contribuyeron de manera significativa a la aparición de las cepas resistentes.
Entre 2000 y 2010, el consumo de antibióticos aumentó un 36 %. Los países que conforman el denominado BRICS (Brasil, Rusia, India, China y Sudáfrica) representaron el 76 % de este incremento. Un 50% del consumo de antibióticos se sabe que resulta estadística y clínicamente inapropiado. Particularmente se ha observado el aumento de consumo de los carbapenems (45%) y de las polimixinas (13%). De esta forma, el desarrollo de generaciones de microbios resistentes a los antibióticos y su posterior distribución a lo largo del planeta no es más que el resultado de años de presión de la industria farmacéutica para su uso tanto en humanos como en animales, así como de inadecuada prescripción y autoconsumo, que han llevado a su sobreutilización y mal uso. Muchos de los patógenos bacterianos asociados a viejas epidemias, como la tuberculosis, se han convertido en formas resistentes a múltiples fármacos a posteriori del uso discontinuado de antibióticos. Este patógeno del siglo XVIII se transformó en la nueva amenaza del siglo XXI tanto para para las naciones más industrializadas como las en desarrollo. Las opciones terapéuticas se van reduciendo, así como se extienden los tiempos de atención e internación además de hacerse más costosos dada su elevada virulencia y transmisibilidad.
El término «superbugs» o superbacterias refiere a microbios con mayor generación de morbimortalidad debida a mutaciones múltiples y altos niveles de resistencia a los antibióticos. Esta situación no forma parte de un proceso natural sino artificial, superpuesto a la propia naturaleza biológica de la enfermedad. En la actualidad, dos de las superbacterias más notorias son el Clostridium difficile y el Staphylococcus aureus resistente a la meticilina. Este último se ha convertido en emergente principal de la infección intrahospitalaria, trasladándose fuera del hospital hasta convertirse en uno de los principales patógenos de la comunidad con mayor virulencia.
La propia Organización Mundial de la Salud estima que la humanidad podría quedar desprotegida frente al embate de numerosas enfermedades que son resultado de la progresiva resistencia que las bacterias desarrollan frente a los antibióticos. Un estudio de Taylor & col, solicitado por RAND Europe a pedido de la Independent Review of Antimicrobial Resistance estima que de no plantearse acciones drásticas, el aumento de las infecciones resistentes a los antibióticos puede provocar una proyección de 10 millones de muertes anuales al año 2050 y perdidas de la producción económica del orden de los U$ 100 billones. Concretamente, la reducción de la población y el impacto sobre la morbilidad llevarían a una reducción promedio del nivel del Producto Bruto Interno mundial de entre el 0,06 % y el 3,1 %, que oscila del 2,3 % en los países más desarrollados a 10 % en el África Subsahariana, si se diera un escenario de resistencia absoluta. Dado que estas pérdidas de PIB resultan anuales, atento al tiempo transcurrido la pérdida acumulada oscilaría entre los U$ 2.1 billones y los U$ 124,5 billones.
Dado que los peligros sanitarios y económicos de la resistencia antimicrobiana son ampliamente reconocidos, y quizás mayores que los de las epidemias virales emergentes, la pregunta es ¿porque no se hizo o se hace más? Una de las razones puede estar en que la resistencia a los antibióticos ha sido sesgada por las políticas basadas en la evidencia, que dan prioridad a los problemas de salud por carga económica. Y quizás desde la Economía de la Salud los estudios no han sido tan demostrativos en relación a que la resistencia a los antibióticos cueste lo suficiente como para ser una prioridad de salud, cuando ya lo es desde lo sanitario. O que puesto a analizar el costo de la resistencia y cuál es la relación costo -eficacia de las intervenciones para reducirla, la conclusión sea que las pruebas respecto de la rentabilidad de las intervenciones no resultaron significativas. La otra es que no hay nuevas clases de antibióticos que hayan salido al mercado en los últimos 25 años
El rol de las BigPharma y los dilemas sanitaros. Entre intereses, vacunas y antibióticos.
Algo particular ha ocurrido al comienzo de este año. Más de 80 Big Pharma y ocho asociaciones representantes de la industria farmacéutica han solicitado a los gobiernos participantes del ultimo Foro Económico de Davos, Suiza, trabajar en forma conjunta en la lucha contra las ‘superbacterias’. Esto es, sencillamente, hacer frente en forma perentoria y efectiva a las infecciones resistentes a multitud de medicamentos que circulan en el mercado farmacéutico mundial, dado que en pocas décadas podrían “morir” decenas de millones de personas en todo el mundo si no se encuentran antibióticos eficaces para combatirlas.
La interacción constante entre microorganismo y antibióticos permitió que se desarrollaran progresivamente mecanismos de evasión, que no permitían la acción eficiente de estos últimos. Tales mecanismos de resistencia son codificados por genes que se transmiten de cepas madres a su progenie (transmisión vertical) e igualmente entre especies bacterianas
(transmisión horizontal). Esta secuencia de hechos ha favorecido que las enfermedades infecciosas emerjan como un factor dramático de morbimortalidad en todo el mundo. Precisamente, las grandes compañías farmacéuticas han destacado la necesidad de mayor coordinación entre sí y con los diferentes países, para reducir significativamente el uso “innecesario” de antibióticos a través de estrategias como, por ejemplo, evitar la inadecuada prescripción y la automedicación innecesaria. O modificar los precios de los medicamentos para disuadir su consumo libre. Esta declaración tiene lugar en momentos en que aumenta las señales de riesgo frente a la cada vez mayor resistencia a los antibióticos, y poco después que China haya advertido que el gen denominado ‘mcr-1’ es lo que provoca que las bacterias estén mostrando resistencia a todo antibiótico conocido.
Lo que mataba a mediados del siglo XX y era fácilmente resuelto con una inyección o una píldora, hoy requiere de medicamentos cada vez más potentes y escasos. La resistencia bacteriana resulta así un fenómeno creciente, caracterizada por una refractariedad parcial o total de los microorganismos al efecto de la droga, generado multifactorialmente. El problema es que puede afectar a cualquier persona, de cualquier edad o país en el que viva con mucha mayor severidad que las enfermedades que hoy han puesto al mundo en alerta, como las ya clásicas del dengue, Zika y Chikungunya.
Si se analiza la epidemiologia y la estadística sanitaria a lo largo del tiempo, la enfermedad emergente más peligrosa parece ser hoy la resistencia a las drogas antibacterianas en la “era post-antibiótica”, dada la mayor complejidad que asumen las infecciones causadas por bacterias antes menos ofensivas. De la misma forma, las circunstancias sanitarias y económicas emergentes surgen de tener que soportar ese costo y a la vez promover mayor I+D en dicha banda terapéutica, para disponer de alternativas más efectivas. Desde los sistemas de salud, este fenómeno posee implicancias sanitarias, pero también sociales y económicas enormes, dado el incremento en la morbimortalidad, el peso de los costos de nuevos tratamientos, las prolongadas estancias en Unidades Criticas y la asociación con enfermedades crónicas que debilitan el sistema inmune. Se trata de un problema progresivo, capaz de empeorar si no se toman rápidas medidas al respecto. En aquellos países donde los antibióticos pueden adquirirse sin receta médica, la aparición y propagación de la farmacorresistencia ha empeorado más las cosas. De forma análoga, en países que carecen de protocolos, los profesionales tienden a prescribirlos —y la población general a consumirlos— en exceso.
El problema es que se empiezan a perder batallas antes de encontrar armamentos más efectivos, Pero la posición de la industria farmacéutica no es inocente. Durante muchos años se privilegiaron estrategias de negocios orientadas a encontrar drogas más rentables, que se ubicaran en la banda de las enfermedades crónicas o de alto costo, asignando baja prioridad a la I+D en antibióticos, o directamente eliminándola. A esto se agregó cierta dificultad en demostrar diferencias significativas en efectividad y seguridad para los nuevos desarrollos, y en descubrir alternativas más potentes para bacterias más resistentes. Esto llevo a un marcado enlentecimiento en el ritmo de desarrollo de nuevos antimicrobianos, y a pocas patentes aprobadas. Aprovechando la escasa presión social y sanitaria para disponer de antibióticos más efectivos, las empresas farmacéuticas utilizaron sus fondos en investigar y desarrollar drogas altamente rentables en otros campos, como el caso de las huérfanas o las oncológicas. Existen estudios económicos que así lo demuestran. Mientras un paciente requiere una semana de antibióticos para una infección aguda, otro con una enfermedad crónica requiere un año de tratamiento mínimo, por lo cual se estima serían necesarios 52 pacientes del primer grupo para obtener un retorno financiero similar al producido por uno solo del primer grupo.
Las seis principales Big Pharma con capitalización de mercado (Pfizer, Johnson&Johnson, Merck, Roche, Glaxo Smith &Klein y Novartis) son las que aparecen firmando el particular llamado para la acción colectiva de Davos. ¿Cuál es la causa de su actitud? En primer lugar, a 2007 más del 70% de las bacterias ya eran resistentes a al menos una de las drogas presentes en el mercado. Y las infecciones causadas por bacterias multirresistentes habían pasado a ser una de las tres principales causas de mortalidad en Estados Unidos, con un incremento del 58% en el número de fallecidos. Las consecuencias en los pacientes infectados se volvieron relevantes, no sólo en términos sanitarios sino económicos. Se estima que EEUU gasta por infecciones intrahospìtalarias US$ 4 billones. Y que la resistencia aumenta el riesgo de una terapia inadecuada, lo cual a la vez de prolongar la infección facilita la transmisión del microorganismo a otros pacientes, generando un efecto en cadena. Además, las microepidemias hospitalarias generadas por bacterias resistentes causan una duplicación de la mortalidad, más significativa en pacientes bajo condiciones de inmunosupresión o con enfermedades de base, como consecuencia del mayor tiempo de estancia hospitalaria y sus complicaciones. Solo en la Unión Europea, la resistencia bacteriana provoca anualmente 25 000 muertes con un costo de US$ 1.500 millones entre gasto sanitario y pérdidas de productividad.
En segundo lugar, y paradójicamente. durante el período 2008-2013 menos del 1% de los fondos de investigación del Reino Unido y del resto de Europa – en su mayoría en manos de las Big Pharma – fueron destinados a proyectos de investigación de antibacterianos. Un estudio correspondiente al año 2004 demostró que sobre 500 nuevas moléculas en desarrollo, solo cinco eran antibióticos. La FDA también admitió que desde 1998 a 2003, solo nueve antibióticos o aplicaciones terapéuticas diferentes de drogas ya existentes habían sido aprobados, y solo seis se encontraban en Fase II o III de un trial clínico. De las nueve patentes mencionadas, cuatro eran innovaciones poseedoras de un mecanismo de acción diferente, o con otra estructura química que las existentes en el mercado, En forma paralela, más de 300 otras moléculas, principalmente para patologías crónicas, estaban cumplimentando idénticas fases de ensayo. De las empresas líderes, Pfizer era dueña de apenas tres de las patentes de antimicrobianos, de las cuales solo dos incluían un nuevo mecanismo de acción. En tanto, la tercera era una reformulación terapéutica de la azitromicina. Merck, Bristol Myers y SanofiAventis no registraron ningún nuevo antibiótico patentado hasta 2004, en que esta última desarrolló la telitromicina.
Por lo general, la estrategia comercial de las farmacéuticas respecto de un antibiótico se basó en encontrar un nuevo efecto terapéutico para una droga ya patentada. Precisamente, una de las claves por la cual no aparecen nuevos antibióticos radica en el modelo de negocio de la industria. Cualquier nueva molécula de uso cardiovascular innovador es capaz de generar un billón de dólares anuales de beneficio por ventas. Pero si fuera un nuevo antibiótico de gran eficacia, quedaría reservado a pacientes más graves, o a casos que no respondieran a los antibióticos disponibles. Y esto generaría ventas en pequeñas cantidades. Para mejorar la rentabilidad y ser competitivo sería necesario fijarle, por ejemplo, un precio muy elevado. Es decir, no sería gran negocio como tampoco justificaría una inversión en I+D que implique demasiado tiempo y dinero. Por esta razón, los antibióticos, hoy por hoy, han dejado de estar en la pipeline de la industria farmacéutica. Más aun, las perspectivas de mercado aparecen como extraordinariamente limitadas para buscar moléculas antimicrobianas innovadoras. Por otra parte, existen riesgos inherentes al desarrollo de nuevas moléculas. En el caso de la telitromicina, desarrollo de la francesa Sanofi –Aventis que recibiera aprobación de la FDA para comercialización en el año 2004, su eficacia no era mayor que la de las drogas existentes en el mercado. Dos años después, su seguridad quedo gravemente afectada y debió ser retirada del mercado por producir lesiones hepáticas severas y hasta la muerte. Otra droga como el betalactámico de uso oral faropenen medoxomil o faropenen daloxato, que fuera inicialmente desaprobado por la FDA en 2006, requirió por parte de esta nuevos estudios y trials para aprobar todas sus aplicaciones. El cambio de estrategia de aprobación incorporado por el regulador reveló una decisión de demostrar mayor rigurosidad respecto de la superioridad frente a medicamentos ya existentes. Los laboratorios vinculados a la producción de esta droga estimaron un tiempo necesario de dos años mínimo para completarlos. En dos de las indicaciones era necesario realizar estudios más avanzados. Esto demuestra que si bien la definición de superioridad relativa comparada es un indicador de la mayor utilidad del producto, las decisiones de los reguladores generan a los laboratorios menor interés en investigar respeto de determinada banda terapéutica.
Paralelamente, entre 2001 y 2014 cayeron al “abismo de las patentes” ocho moléculas de primera línea, como la ceftriazona, la amoxicilina + clavulanico, el cefepime, la claritromicina, la piperacilina + tazobactan, la levofloxacina, la moxifloxacina y la linezolida, que fueron rápidamente reemplazadas por genéricos (Figura 3)
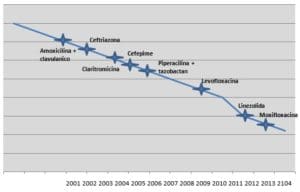
Expiración de patentes en el tiempo
Figura 3.- Expiracion de patentes en el tiempo
De esta forma, la edad dorada de los antibióticos parecía estar llegando al ocaso. El marketshare de las empresas respecto de dicha banda terapéutica resultaba francamente escaso, y la industria en general parecía haber perdido interés en investigar sobre drogas cuyo beneficio no era significativo, hasta que apareció la súbita declaración de Davos.
Frente a las nuevas epidemias emergentes, muy sintomáticas pero poco rentables terapéuticamente, la industria reaccionó rápidamente buscando una vacuna, y las personas y los organismos sanitarios reclamando por la misma. Tanto la crisis generada por el brote mortal de Ebola, como ahora la epidemia provocada por los arbovirus del dengue y Zika, han puesto de manifiesto la preocupación de los países desarrollados por evitar la propagación de tales enfermedades, dado el impacto económico que traerían. Y con ello la necesidad de los gobiernos en ampliar los recursos económicos destinados a combatir – por vía de las vacunas – a estos nuevos Jinetes del Apocalipsis, en lugar de invertir seriamente en reducir el peso de los determinantes sociales y medioambientales. No ocurre lo mismo con la resistencia microbiana, que parece ser una batalla más confinada a los hospitales y por ende al Sistema de Salud, pero de una gravedad significativa. De allí la diferente conducta de las empresas farmacéuticas.
Esta misma situación se da en espejo en la industria farmacéutica. La británica GlaxoSmithKline, cotizante en Bolsa de NY y sexta compañía sectorial más grande del mundo, fue la primera en presentarse en 2015 como desarrolladora de la vacuna contra el Ebola, luego de los casos ocurridos en África suroccidental y los escasos importados a Europa. Llego a disponer en brevísimo tiempo de 24.000 dosis para efectuar trials de eficacia en terreno, pero no presentó una sola patente de nuevo antibiótico entre 1998 y 2005. Algo similar ocurrió con el laboratorio francés Sanofi Pasteur, primero en ventas en Europa y tercero a nivel mundial y también miembro de la Bolsa de NY. Desarrollo rápidamente en 2015 la vacuna contra el Dengue, pero tampoco efectuó ninguna I+D de antibióticos en similar periodo. Y ya ha anunciado el inicio de las Fases de desarrollo de su vacuna contra el virus Zika, ya que ambos están estrechamente relacionados por pertenecer a la misma Flavivirus genu, propagarse por las mismas especies de mosquitos y tener presentación clínica aguda similar.
Conclusiones
Casualidad o causalidad, este es el estado de situación de las enfermedades que son hoy por hoy nota de tapa mundial – como el Zika – al igual que en su momento lo fuera el Ebola. Y también el de la cada vez más significativa resistencia bacteriana y la actitud pasiva de las farmacéuticas mundiales frente al tema hasta la cumbre de Davos. El nuevo informe 2014 editado por la Organización Mundial de la Salud (OMS) — primero de carácter mundial referente al avance de la resistencia a los antimicrobianos, en particular a los antibióticos— revela que esta amenaza, de singular gravedad, ha dejado de ser una previsión a futuro. Se trata de una realidad que puede afectar a cualquier persona de cualquier edad en cualquier país, más allá de las bondades o defectos del Sistema de Salud que le otorgue cobertura. También señala que la resistencia a los antibióticos carbapenémicos, último recurso terapéutico para las infecciones potencialmente mortales por Klebsiella pneumoniae (una bacteria intestinal común) se ha extendido a todas las regiones del mundo. Y que las personas infectadas por Staphylococcus aureus resistentes a la meticilina tienen una probabilidad de morir 64% mayor que las infectadas por cepas no resistentes. En África y América Latina, entre el 80 y el 90% de las infecciones por esta bacteria ya son manifiestamente resistentes,
Ya en el año 2001, hace más de una década, la OMS se había anticipado al tema procurando establecer una estrategia mundial, que entre otros puntos aconsejaba fomentar la cooperación entre la industria farmacéutica, los entes gubernamentales y las instituciones académicas para investigar nuevos medicamentos y vacunas, así como estimular programas de desarrollo de medicamentos que traten de optimizar los esquemas terapéuticos en cuanto a su inocuidad, eficacia y riesgo de selección de organismos resistentes. Planteaba también establecer incentivos para que la industria efectuara inversión en investigación y desarrollo de nuevos antibióticos, estudiar el establecimiento o aplicación de procedimientos acelerados de autorización para comercializarlos y hasta otorgar exclusividad de patentes por un tiempo determinado sobre las nuevas fórmulas e indicaciones para el uso de antimicrobianos. En el medio apareció la Gripe A H1N1 primero, luego el Ebola y ahora el Zika, y las alarmas sonaron en otra dirección, hacia la búsqueda de vacunas pensando en epidemias cataclísmicas mundiales. ¿Nada de lo requerido por el documento de la OMS ocurrió, o tampoco ésta insistió con el tema durante los casi trece años que llevan al nuevo informe? Ha pasado el tiempo, y las compañías farmacéuticas siguieron anteponiendo los beneficios antes que las necesidades.
Aunque hoy haya algunos antibióticos nuevos en fase de desarrollo, es posible que ninguno de ellos sea totalmente eficaz a futuro contra las formas más peligrosas de algunas bacterias particularmente resistentes. Tampoco resulta sencillo determinar, en los trials tradicionales efectuados contra placebo, si una droga nueva es mejor (y si es posible mucho mejor) que las ya presentes en el mercado terapéutico como lo solicita la FDA. La industria hace eco en que la consideración de eficacia comparativa es un requerimiento regulatorio que va en detrimento de la innovación. Pero lo cierto es que toda nueva droga debiera ser aprobada solo si es al menos equivalente a una alternativa existente, o provee al menos un beneficio marginal. No es este el caso de las vacunas, cuya efectividad debe ser idéntica. De allí la diferencia respecto de las oportunidades en el mercado sanitario.
La otra cuestión está en la vinculación entre las causas y efectos de las emergentes y reemergentes, más allá del tema de las grandes empresas farmacéuticas. Y de los costos no de la atención de los pacientes, sino de la desatención de los determinantes. Para el caso del Ebola, el Zika y lo que eventualmente venga a futuro, mejorar los sistemas de salud, hacerlos confiables y desarrollar infraestructura comunitaria faltante tiene sin duda importantes efectos sanitarios colaterales. A lo largo de cuatro décadas hasta la epidemia de 2014, los muertos por Ebola en el África subsahariana fueron menos de 3.000. En tanto, los fallecidos en el año 2010 por diarreas fueron 547.322 y por neumonía neumocóccica 222.767. Muchas de estas muertes podrían haberse prevenido por acceso al agua potable y saneamiento, más allá de vacunas disponibles para los gobiernos.
En 2014, la misma epidemia de Ebola se llevó más de 11.000 víctimas resultado de idéntica falla de prevención. Pero como ahora el brote ocurrió en África Occidental, los habitantes de Europa y América del Norte se vieron teóricamente más expuestos a una posible diseminación del virus. Aun cuando la hipótesis fuera relativa y su nivel de desarrollo social y sanitario incomparablemente superior, la necesidad de una vacuna y de sus beneficios tanto sanitarios como económicos para proteger a las naciones más ricas supero costos, trials y hasta metodología de derechos de patente.
En tanto, las enfermedades por resistencia bacteriana aún se imaginan reducidas a su confinamiento en hospitales, o limitadas a otras escalas menores de aparición, desconociendo su peso epidemiológico y costos crecientes. Hoy configuran una causa importante de morbimortalidad, así como constituyen una carga económica y social significativa para el paciente, su familia y el sistema de salud. Un estudio efectuado en dos medios asistenciales de Buenos Aires, Argentina, en 2001 sobre 173 casos – entre sepsis por catéter, neumonía e infección urinaria – mostro que el indicador que acumulaba los mayores costos era el día/cama, seguido por el costo de los antibióticos administrados y en tercer lugar con bajísima incidencia el costo de los cultivos. El peso del día/cama representa el 89,7% del costo adicional en el caso de sepsis por catéter, el 85,9% para la neumonía y el 92% para la infección urinaria. En tanto, los costos de medicamentos específicos constituyeron solo del 7 al 14% del costo total.
Lo cierto es que las enterobacterias resistentes están ahora avanzando en áreas metropolitanas urbanizadas, fuera de los ámbitos de la atención sanitaria, presentando niveles ascendentes y a punto de extenderse a la comunidad como ocurre en Estados Unidos. Cerca de 9% de los afectados por estos agentes fallecieron por su infección, generalmente por sepsis o neumonía severa. Y cada vez se observa en la comunidad una mayor incidencia de infección renal por E.coli, sin que exista una terapia antimicrobiana oral adecuada para su tratamiento. De la misma forma, la resistencia adquirida por la bacteria oportunistica Clostridium difficile es capaz de provocar diarrea potencialmente letal en personas previamente sometidas a antibioticoterapia potente.
Todo esto pareciera corresponder al cuarto Jinete del Apocalipsisis, cuya amenaza no es más que el resultado de la externalidad negativa que hemos generado. El defecto de no mejorar los determinantes sociales y sanitarios asociados a la pobreza ha sido caldo de mutación de muchos virus, que de los animales pasaron al hombre. Y su mayor virulencia ha llevado a que se presenten epidemias en países en desarrollo y potenciales amenazas sobre países ricos. También un exceso en el uso de antibióticos en el campo de la salud humana como en la sanidad animal ha promovido la resistencia bacteriana tanto como contribuido a debilitar la propia respuesta del organismo humano. Ambas cuestiones nos perjudican. Si hubiera sistemas de salud menos deteriorados, políticas efectivas de reducción de pobreza y marginalidad e inversión básica en saneamiento, tendríamos externalidades positivas. Lo mismo si los antibióticos funcionaran eficazmente y su uso estuviera basado en una indicación precisa. El problema es que una particular combinación entre política y técnica mal aplicada en salud pública y en la atención médica ha permitido potenciar las externalidades negativas que cuestan dinero y vidas, y relativizar las positivas. Así como la expansión de las enfermedades virales emergentes evidencia la pérdida de algunas batallas claves, también las bacterias tienen ganada parte de la partida. En ese curioso desequilibrio esta hoy la paradoja entre el Zika y las enfermedades por bacterias resistentes.
Como bien dice Gervas, “La resistencia a los antibióticos es ejemplo de externalidad negativa: el coste marginal social es mayor que el coste marginal privado. El coste es monetario, pero también en morbilidad y mortalidad, que muchas veces sufren personas distintas a las tratadas innecesariamente con antibióticos”. Sera importante recuperar al menos un equilibrio y buscar nuevas maneras de mantenerlo para evitar ya sea el pánico a lo desconocido o la indolencia frente a lo conocido. Se trata de evaluar los costos y los riesgos entre hacer y no hacer. Quizás sin querer, como parte de una especie de determinismo sanitario, hemos terminado discutiendo la eterna frontera entre riesgos y beneficios.
Bibliografía
- Cabezas-Sánchez. C. Emerging and re-emerging infectious diseases and their determinants. Rev Peru Med Exp Salud Publica. 2015; 32(1)
- Mesa-Ridel G, Iraida-Rodríguez L, Teja J. Las enfermedades emergentes y reemergentes: un problema de salud en las Américas. Rev Panam Salud Publica. Abril 15(4): 285-287. https://scielosp.org/scielo.php?script=sci_arttext&pid=S1020-49892004000400014
- Organización Panamericana de la Salud. Enfermedades infecciosas nuevas, emergentes y reemergentes. Bol Epidemiol. 1995;16(3):1-7.
- http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&gid=16931&Itemi d
- Campos, G. S., A. C. Bandeira, and S. I. Sardi. 2015. “Zika virus outbreak, Bahia, Brazil.” Emerging Infectious Diseases 21: 1885–1886. http://wwwnc.cdc.gov/eid/article/21/10/pdfs/15-0847.pdf
- Carod-Artal, F., O. Wichmann, J. Farrar, and G. Joaquim. 2013. “Neurological complications of dengue virus infection.” Lancet Neurol. 12: 906–16. http://www.thelancet.com/journals/laneur/article/PIIS1474-4422(13)70150-9/references
- Grard, G., M. Caron, I. M. Mombo, D. Nkoghe, S. M. Ondo, D. Jiolee, D. Fontenille, C. Paupy, and E. M. Leroy. 2014. “Zika virus in Gabon (Central Africa)-2007: a new threat from Aedes albopictus?” PLoS Neglected Tropical Diseases 8(2): e2681. https://edis.ifas.ufl.edu/in1121 Musso, D., V. M. Cao-Lormeau, and D. Gubler. 2015. “Zika virus: following the path of dengue and chikungunya?” Lancet 386(9990):243–44. http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)61273-9/fulltext?rss=yes
- Pan American Health Organization, World Health Organization. Regional Office for the Americas. 2015. Epidemiological Alert: Increase of microcephaly in the northeast of Brazil. http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)61273-9/fulltext?rss=yes
- Brasil Ministério da Saúde. Centro de Operações de Emergências em Saúde Pública sobre Microcefalias. Monitoramento de Casos de Microcefalia no Brasil. Informe epidemiológico 11—semana epidemiológica 04/2016 (24 a 30/01/2016). Ministério da Saúde, Brasília; 2016 http://combateaedes.saude.gov.br/images/pdf/informe–epidemiologico–11–2016.pdf
- Schuler-Faccini, L., E. M. Ribeiro, I. M. L. Feitosa, D. D. G. Horovitz, D. P. Cavalcanti, et al. 2016. “Possible association between Zika virus infection and microcephaly – Brazil, 2015.” MMWR Morb. Mortal. Wkly. Rep. 65(3):59–62.
- http://www.cdc.gov/mmwr/volumes/65/wr/mm6503e2.htm
- Cesar Gomes Victora, Lavinia Schuler-Faccini, Alicia Matijasevich, Erlane Ribeiro, André Pessoa,
- Fernando Celso Barros; Microcephaly in Brazil: how to interpret reported numbers? The
- Lancet; Volume 387, No. 10019, p621–624, 13 February 2016 http://dx.doi.org/10.1016/S0140–6736(16)00273–7
- Shepard,D; Coudeville,L; Halasa,Y; Zambrano,B, y Dayan,G. Economic Impact of Dengue Illness in the Americas. Am J Trop Med Hyg. 2011 Feb 4; 84(2): 200–207. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3029168/
- Carrasco,L; Lee,L; Lee,V; Ooi, E; Shepard,D; Thein,T; Gan,V Cook,A; Lye,D; Ching L; & Leo, Y. Economic Impact of Dengue Illness and the Cost-Effectiveness of Future Vaccination Programs in Singapore. PLoS Negl Trop Dis. 2011 Dec; 5(12): e1426. Published online http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3243704/
- Davies,J & Davies,D.; Origins and Evolution of Antibiotic Resistance; Microbiol Mol Biol Rev. 2010 Sep; 74(3): 417–433. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2937522/
- Van Boeckel,T; Gandra,S; Ashok,A; Caudron,Q; Grenfell,B; Levin,R; Global antibiotic consumption 2000 to 2010: an analysis of national pharmaceutical sales data, The Lancet
- Infectious diseases. Volume 14, No. 8, p742–750, August 2014 http://dx.doi.org/10.1016/S1473-3099(14)70780-7
- Hooton, T & associates. Infectious Diseases Society of America and the Society for Healthcare Epidemiology of America. Guidelines for Developing an Institutional Program to Enhance Antimicrobial Stewardship. Clin Infect Dis. (2007) 44 (2): 159-177. http://cid.oxfordjournals.org/content/44/2/159.full#F2
- Taylor,J; Hafner,M; Yerushalmi,E; Smith,R et al; Estimating the economic costs of antimicrobial resistance: Model and Results. AMR costs RAND final report. Published by the RAND Corporation, Santa Monica, Calif., and Cambridge, UK. Copyright 2014 The Wellcome Trust http://www.rand.org/content/dam/rand/pubs/research_reports/RR900/RR911/RAND_RR911. pdf
- Orgenizacion Mundial de la Salud. Estrategia mundial de la OMS para contener la resistencia a los antimicrobianos. Ginebra; 2001. http://www.who.int/drugresistance/SpGlobal2.pdf
- Katz,M; Mueller,L; Polyakov,W & Weinstock,S. ¿Where all the antibiotic patents gone? Nature Biotechnology. Volume 24; Nro 12; 1529:1531. December 2006 http://www.readcube.com/articles/10.1038%2Fnbt1206–1529
- APUA. Estudio sobre el costo de la resistencia bacteriana. Enf. Inf. Microbiol 2010 30 (2): 63-65 http://www.medigraphic.com/pdfs/micro/ei–2010/ei102f.pdf
- Seaman, I. Costo social de las enfermedades nosocomiales. Rev. Med. Honduras, Vol. 79, No. 3, 155:160; 2011 http://www.bvs.hn/RMH/pdf/2011/pdf/Vol79–3–2011–12.pdf
- Gervas,J. La resistencia a los antibióticos, un problema de salud pública. EconomÍa y Salud BoletÍn Informativo de AES España. Año 12; Junio 1999; Nº 35. http://www.aes.es/Publicaciones/eco_sal_35.pdf